Haluksy, czyli paluch koślawy, to nie tylko problem estetyczny, ale przede wszystkim bolesna i postępująca deformacja stopy, która może znacząco obniżyć komfort życia. Wiem z doświadczenia, jak wiele osób zmaga się z tym schorzeniem, szukając skutecznych metod na ulgę w bólu i zatrzymanie postępu wady. Ten artykuł to kompleksowy przewodnik, w którym przedstawię sprawdzone sposoby leczenia i profilaktyki, od domowych metod, przez profesjonalną fizjoterapię, aż po nowoczesne techniki operacyjne.
Skuteczne metody walki z haluksami kompleksowy przewodnik po leczeniu i profilaktyce
- Haluksy to deformacja palucha, często uwarunkowana genetycznie, pogarszana przez noszenie nieodpowiedniego obuwia i inne czynniki.
- Wczesne objawy, takie jak ból i widoczne wybrzuszenie, nie powinny być ignorowane, aby zapobiec pogłębianiu się wady.
- Leczenie zachowawcze obejmuje domowe sposoby na ból, regularne ćwiczenia korekcyjne, stosowanie aparatów i ortez oraz profesjonalną fizjoterapię.
- Operacja jest rozważana w przypadku silnego bólu i zaawansowanej deformacji, a nowoczesne metody małoinwazyjne skracają rekonwalescencję.
- Kluczowa jest profilaktyka, w tym dobór odpowiedniego obuwia, kontrola wagi i dbanie o kondycję stóp.
- Indywidualnie dobrane wkładki ortopedyczne mogą znacząco poprawić komfort chodzenia i biomechanikę stopy.
Czym jest paluch koślawy i dlaczego Twój styl życia ma znaczenie?
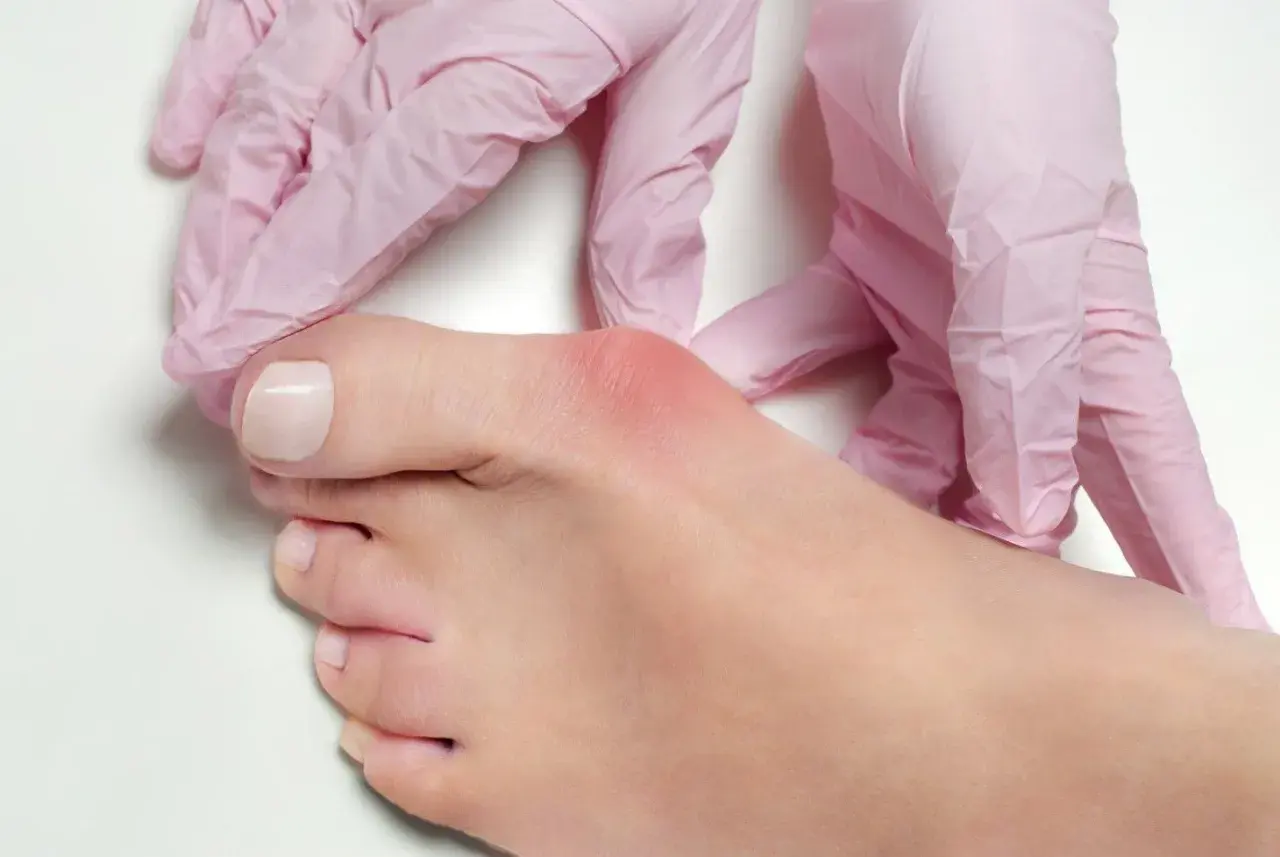
Paluch koślawy, powszechnie znany jako haluks, to deformacja stawu śródstopno-paliczkowego palucha, charakteryzująca się odchyleniem dużego palca stopy w kierunku pozostałych palców. Z mojego doświadczenia wynika, że jest to problem złożony, często uwarunkowany genetycznie występowanie rodzinne obserwuje się nawet w 70% przypadków. Jednak sam gen nie wystarczy. Na rozwój haluksów ogromny wpływ ma nasz styl życia. Nieodpowiednie obuwie, zwłaszcza to z wąskimi noskami i na wysokich obcasach, jest jednym z głównych winowajców. Do tego dochodzą płaskostopie, nadwaga, długotrwały stojący tryb życia oraz niektóre choroby reumatyczne. Warto podkreślić, że kobiety chorują na haluksy znacznie częściej niż mężczyźni, co prawdopodobnie wiąże się z preferencjami obuwniczymi i luźniejszą budową tkanki łącznej.Pierwsze objawy, których nie wolno ignorować kiedy zacząć działać?
Wczesne rozpoznanie haluksów i szybka interwencja są kluczowe, aby zapobiec pogłębianiu się deformacji. Zwróć uwagę na następujące objawy, które powinny skłonić Cię do działania:
- Ból w okolicy podstawy dużego palca, często nasilający się podczas chodzenia lub noszenia obuwia.
- Widoczne wybrzuszenie (guzek) po wewnętrznej stronie stopy, u podstawy palucha.
- Zaczerwienienie i stan zapalny skóry w okolicy guzka, świadczące o podrażnieniu.
- Problemy z doborem obuwia standardowe buty stają się niewygodne, uciskają i ocierają.
- Uczucie pieczenia lub drętwienia w przedniej części stopy.
Z czasem, jeśli nic nie zrobimy, deformacja może wpływać na ustawienie pozostałych palców, prowadząc do ich młotkowatości i dalszych dolegliwości. Dlatego tak ważne jest, by nie ignorować tych sygnałów i jak najszybciej podjąć kroki zaradcze.
Leczenie haluksów bez operacji: Kompletny przewodnik
Zanim pomyślisz o operacji, istnieje wiele skutecznych metod leczenia zachowawczego, które mogą przynieść ulgę, zatrzymać postęp deformacji, a nawet poprawić komfort życia. Jako praktyk, zawsze zalecam rozpoczęcie od tych mniej inwazyjnych podejść. Pamiętaj, że kluczem do sukcesu jest konsekwencja i indywidualne dopasowanie terapii.
Domowa apteczka w walce z bólem: Okłady i kąpiele, które naprawdę działają
Wiele osób szuka szybkiej ulgi w bólu i stanie zapalnym, zanim zdecyduje się na bardziej zaawansowane metody. Oto kilka domowych sposobów, które sam polecam:
- Zimne okłady: Proste, ale skuteczne. Przyłożenie lodu (zawiniętego w ściereczkę) na bolące miejsce na 15-20 minut kilka razy dziennie może znacząco zmniejszyć ból i obrzęk.
- Kąpiele z solą Epsom: Sól Epsom (siarczan magnezu) ma właściwości przeciwzapalne i zmiękczające. Ciepła kąpiel stóp z dodatkiem kilku łyżek soli Epsom może przynieść ulgę i rozluźnić napięte mięśnie.
- Okłady z jodyny i amoniaku lub aspiryny: Niektórzy pacjenci zgłaszają ulgę po zastosowaniu okładów z mieszanki jodyny i amoniaku (w proporcji 1:1) lub rozpuszczonej aspiryny. Pamiętaj jednak, aby zawsze najpierw przetestować na małym fragmencie skóry i obserwować reakcję.
- Maści i żele przeciwbólowe/przeciwzapalne: Preparaty dostępne bez recepty, zawierające niesteroidowe leki przeciwzapalne (NLPZ), takie jak ibuprofen czy diklofenak, mogą tymczasowo złagodzić ból. Popularna jest również maść z solą biszofitu, znana ze swoich właściwości przeciwzapalnych.
Warto jednak pamiętać, że te metody działają na objawy, nie eliminując przyczyny haluksów. Są doskonałym uzupełnieniem kompleksowej terapii.
Twoja codzienna broń: 5 najskuteczniejszych ćwiczeń korekcyjnych na haluksy (krok po kroku)
Ćwiczenia korekcyjne to fundament leczenia zachowawczego haluksów. Ich celem jest wzmocnienie mięśni stopy, poprawa elastyczności oraz zmniejszenie bólu. Kluczowa jest tu regularność co najmniej 4 razy w tygodniu. Oto 5 ćwiczeń, które rekomenduję:
- Turlanie piłeczki pod stopą: Usiądź na krześle i umieść piłeczkę tenisową lub golfową pod stopą. Przetaczaj ją od pięty do palców, delikatnie uciskając. To świetnie masuje stopę, rozluźnia powięź podeszwową i poprawia krążenie.
- Podnoszenie drobnych przedmiotów palcami: Rozsyp na podłodze małe przedmioty, np. kulki, guziki, kredki. Staraj się podnosić je palcami stóp i przenosić do pojemnika. To wzmacnia mięśnie krótkie stopy, w tym odwodziciela palucha.
- Zwijanie ręcznika palcami: Połóż mały ręcznik na podłodze. Usiądź na krześle i, używając tylko palców stóp, staraj się zwijać ręcznik pod stopę. To ćwiczenie doskonale wzmacnia mięśnie odpowiedzialne za stabilizację łuków stopy.
- Ćwiczenia z gumą oporową: Usiądź z wyprostowanymi nogami. Załóż gumę oporową na duży palec stopy i zaczep jej drugi koniec o coś stabilnego (np. nogę stołu) lub trzymaj w ręku. Odwodź paluch na zewnątrz, pokonując opór gumy. To bezpośrednio wzmacnia osłabiony mięsień odwodziciel palucha.
- Rozciąganie ścięgna Achillesa: Stań przodem do ściany, oprzyj o nią dłonie. Jedną nogę wysuń do tyłu, utrzymując piętę na podłożu i kolano proste. Pochyl się do przodu, aż poczujesz rozciąganie w łydce. Rozciągnięte ścięgno Achillesa poprawia biomechanikę stopy i zmniejsza napięcia.
Aparaty, szyny, separatory co wybrać i jak stosować, by zobaczyć efekty?
Na rynku dostępnych jest wiele produktów, które mają na celu korygowanie ustawienia palucha i łagodzenie bólu. Moja praktyka pokazuje, że ich skuteczność jest największa, gdy są stosowane konsekwentnie i w połączeniu z innymi metodami. Pamiętaj, że u dorosłych nie cofną one istniejącej wady kostnej, ale mogą spowolnić jej postęp i znacząco poprawić komfort.
- Szyny korekcyjne (na noc): Zazwyczaj są to sztywne lub półsztywne konstrukcje, które utrzymują paluch w skorygowanej pozycji podczas snu. Ich celem jest rozciąganie skróconych tkanek miękkich i zapobieganie pogłębianiu się deformacji.
- Aparaty elastyczne (na dzień): Wykonane z elastycznych materiałów, często z silikonowym separatorem, mogą być noszone w obuwiu. Pomagają utrzymać prawidłowe ustawienie palucha w ciągu dnia, zmniejszając tarcie i ból.
- Separatory międzypalcowe (kliny): Małe, silikonowe kliny umieszczane między paluchem a drugim palcem. Ich zadaniem jest oddzielenie palców, zmniejszenie ucisku i zapobieganie nachodzeniu palucha na drugi palec.
- Opaski korekcyjne: Elastyczne opaski zakładane na śródstopie, często z wbudowaną pelotą, która ma na celu wspieranie łuku poprzecznego stopy i odciążanie przodostopia.
Ceny aparatów korekcyjnych wahają się zazwyczaj od około 75 zł do 140 zł, w zależności od typu i producenta. Wybór odpowiedniego aparatu najlepiej skonsultować ze specjalistą, który pomoże dobrać rozwiązanie do Twoich potrzeb.
Wkładki ortopedyczne: Jak indywidualne dopasowanie może odmienić komfort chodzenia?
Wkładki ortopedyczne to często niedoceniany, ale niezwykle ważny element w terapii haluksów. Kluczowe jest tu indywidualne dopasowanie. Dobrze wykonane wkładki wspierają prawidłowe wysklepienie stopy, zwłaszcza łuk poprzeczny, który jest często obniżony u osób z haluksami. Dzięki temu odciążają przodostopie, równomiernie rozkładają naciski i poprawiają biomechanikę chodu. W mojej praktyce widzę, jak znacząco potrafią poprawić komfort chodzenia, zmniejszyć ból i zapobiec dalszemu pogłębianiu się deformacji.
Profesjonalne wsparcie: Kiedy warto udać się do fizjoterapeuty i jakie zabiegi pomagają?
Jeśli domowe metody i ćwiczenia nie przynoszą wystarczającej ulgi, to znak, że warto poszukać profesjonalnego wsparcia. Fizjoterapeuta specjalizujący się w terapii stóp może zaoferować szereg zabiegów, które skutecznie wspomagają leczenie haluksów:
- Terapia manualna: Polega na mobilizacji stawu śródstopno-paliczkowego, rozluźnianiu napiętych tkanek i przywracaniu prawidłowej ruchomości.
- Kinesiotaping (plastrowanie dynamiczne): Specjalne plastry naklejane na skórę, które wspierają mięśnie, redukują obrzęk i ból, a także korygują ustawienie palucha.
- Fala uderzeniowa: Zabieg, który wykorzystuje fale akustyczne do stymulacji procesów regeneracyjnych, zmniejszenia stanu zapalnego i bólu.
- Laseroterapia: Terapia światłem laserowym, która działa przeciwzapalnie, przeciwbólowo i przyspiesza gojenie tkanek.
- Krioterapia: Leczenie zimnem, które skutecznie zmniejsza obrzęk i ból, zwłaszcza w fazie ostrego stanu zapalnego.
Celem tych zabiegów jest zmniejszenie stanu zapalnego, poprawa ruchomości stawu, wzmocnienie mięśni oraz ogólna poprawa funkcji stopy. Fizjoterapeuta może również nauczyć Cię prawidłowej techniki ćwiczeń i doradzić w kwestii obuwia.

Operacja haluksa: Kiedy jest konieczna i co musisz wiedzieć
Mimo wielu skutecznych metod zachowawczych, w niektórych przypadkach leczenie operacyjne staje się jedyną drogą do trwałej ulgi i korekcji deformacji. Decyzja o operacji nigdy nie jest łatwa, dlatego ważne jest, aby być świadomym wszystkich aspektów.
Kwalifikacja do zabiegu: Kto i kiedy powinien rozważyć leczenie chirurgiczne?
Jako specjalista zawsze podkreślam, że operacja haluksów jest ostatecznością, rozważaną po wyczerpaniu wszystkich możliwości leczenia zachowawczego. Główne wskazania do zabiegu to:
- Silny ból, który nie ustępuje pomimo regularnego stosowania ćwiczeń, aparatów, wkładek i fizjoterapii. Ból ten znacząco obniża jakość życia i utrudnia codzienne funkcjonowanie.
- Zaawansowana deformacja, która utrudnia chodzenie, dobór obuwia oraz prowadzi do powstawania bolesnych modzeli i odcisków.
- Postępujące zmiany zwyrodnieniowe w stawie śródstopno-paliczkowym.
Decyzja o operacji zawsze powinna być podjęta wspólnie z doświadczonym ortopedą, po dokładnej diagnostyce i ocenie stopnia zaawansowania wady.
Nowoczesne metody małoinwazyjne (MICA) vs. klasyczna chirurgia co je różni?
Medycyna idzie naprzód, a wraz z nią techniki operacyjne haluksów. Dziś mamy do wyboru kilka podejść:
Klasyczna chirurgia ("na otwarto"): To tradycyjne metody, które wymagają większych nacięć, aby uzyskać pełny dostęp do struktur kostnych i stawowych. Pozwalają na precyzyjną korekcję, ale wiążą się z większym bólem pooperacyjnym i dłuższą rekonwalescencją.
Nowoczesne metody małoinwazyjne (MICA - Minimal-Invasive Chevron Akin): W Polsce zyskują coraz większą popularność. Operacja MICA jest wykonywana przez kilkumilimetrowe nacięcia, za pomocą specjalistycznych narzędzi i pod kontrolą rentgena. Główne zalety MICA to:
- Mniejsze nacięcia: Zamiast długiej blizny, pacjent ma kilka drobnych punktów.
- Mniejszy ból pooperacyjny: Dzięki mniejszej traumatyzacji tkanek.
- Szybsza rekonwalescencja: Pacjenci często wracają do codziennych aktywności w krótszym czasie.
Poza tymi dwiema głównymi kategoriami istnieją również inne techniki, takie jak:
- Osteotomia: Polega na przecięciu i przemieszczeniu kości w celu korekcji osi palucha. Istnieje wiele rodzajów osteotomii, dobieranych indywidualnie do pacjenta.
- Artrodeza: Usztywnienie stawu, stosowane w przypadku bardzo dużych deformacji i zaawansowanych zmian zwyrodnieniowych, gdy inne metody są nieskuteczne.
| Cecha | Metody małoinwazyjne (np. MICA) | Klasyczna chirurgia |
|---|---|---|
| Nacięcia | Małe (kilka milimetrów) | Większe (kilka centymetrów) |
| Ból pooperacyjny | Zazwyczaj mniejszy | Zazwyczaj większy |
| Rekonwalescencja | Szybsza | Dłuższa |
NFZ czy prywatnie? Analiza kosztów, czasu oczekiwania i standardów leczenia
Decyzja o operacji to także kwestia finansowa i organizacyjna. W Polsce masz dwie główne opcje:
- Leczenie w ramach NFZ: Operacja haluksów jest refundowana przez Narodowy Fundusz Zdrowia. Niestety, wiąże się to zazwyczaj z długim czasem oczekiwania, który może wynosić od kilku miesięcy do nawet kilku lat, w zależności od regionu i placówki. Standardy leczenia są wysokie, ale dostępność terminów jest ograniczona.
- Operacja prywatna: Jeśli zależy Ci na szybkim terminie i możliwości wyboru konkretnej metody lub chirurga, możesz zdecydować się na operację prywatną. Koszty są zróżnicowane i zależą od metody (MICA jest zazwyczaj droższa), renomy kliniki i doświadczenia lekarza. Zazwyczaj wynoszą od kilku do kilkunastu tysięcy złotych za jedną stopę. Prywatne kliniki często oferują bardziej komfortowe warunki pobytu i krótszy czas oczekiwania.
Wybór zależy od Twoich priorytetów czy ważniejszy jest czas, czy koszt.
Życie po operacji: Jak wygląda rekonwalescencja i rehabilitacja tydzień po tygodniu?
Operacja to dopiero początek drogi. Kluczowym elementem sukcesu jest odpowiednia rekonwalescencja i rehabilitacja. Z mojego doświadczenia wynika, że pełen powrót do sprawności trwa zazwyczaj 2-3 miesiące, ale pierwsze tygodnie są najważniejsze:
- Pierwsze 6 tygodni: Po operacji konieczne jest noszenie specjalnego buta odciążającego przodostopie. Pozwala on na chodzenie, ale chroni operowaną stopę przed nadmiernym obciążeniem. W tym okresie należy unikać długotrwałego stania i chodzenia. Ważne jest również regularne chłodzenie operowanej okolicy i elewacja stopy, aby zmniejszyć obrzęk.
- Po 6 tygodniach: Zazwyczaj po około 6 tygodniach można zdjąć but odciążający i stopniowo zacząć nosić wygodne, szerokie obuwie. W tym momencie rozpoczyna się intensywna rehabilitacja pod okiem fizjoterapeuty.
- Rehabilitacja: Obejmuje ćwiczenia wzmacniające mięśnie stopy, poprawiające zakres ruchu w stawie, a także naukę prawidłowego wzorca chodu. Może również obejmować terapię manualną, masaże i inne zabiegi fizykoterapeutyczne. Konsekwentne wykonywanie zaleconych ćwiczeń jest absolutnie kluczowe dla odzyskania pełnej sprawności i zapobiegania nawrotom.
Pamiętaj, że każdy organizm reaguje inaczej, a czas rekonwalescencji może się różnić. Ważne jest, aby ściśle przestrzegać zaleceń lekarza i fizjoterapeuty.
Profilaktyka haluksów: Proste zasady na co dzień
Zapobieganie jest zawsze lepsze niż leczenie. W przypadku haluksów, codzienne nawyki mają ogromne znaczenie, zarówno w zapobieganiu ich powstawaniu, jak i w spowalnianiu postępu już istniejącej deformacji. Jako specjalista, zawsze podkreślam rolę świadomej profilaktyki.
Sekrety wyboru idealnego obuwia: Na co zwracać uwagę przy zakupach?
To absolutna podstawa profilaktyki haluksów. Wiem, że moda bywa bezlitosna, ale zdrowie stóp powinno być priorytetem. Oto moje rady dotyczące wyboru obuwia:
- Unikaj wysokich obcasów: Wysokie obcasy przenoszą ciężar ciała na przodostopie, zwiększając nacisk na paluch i sprzyjając deformacji. Jeśli musisz je nosić, rób to sporadycznie i na krótko.
- Pożegnaj wąskie noski: Buty z wąskimi noskami ściskają palce, zmuszając paluch do nienaturalnego ułożenia. Wybieraj obuwie z szerokim noskiem, który pozwala palcom na swobodne ułożenie.
- Stawiaj na miękką podeszwę i amortyzację: Dobra amortyzacja chroni stopy przed wstrząsami i zmniejsza obciążenie stawów. Miękka podeszwa zapewnia komfort i elastyczność.
- Wybieraj naturalne materiały: Skóra lub inne oddychające materiały zapobiegają przegrzewaniu się stóp i powstawaniu otarć.
- Kupuj buty po południu: Stopy puchną w ciągu dnia, więc kupując buty po południu, masz pewność, że będą wygodne przez cały dzień.
Przeczytaj również: Skręcony nadgarstek? Szybka diagnoza i pierwsza pomoc RICE!
Wpływ wagi i diety na zdrowie stóp jak małe zmiany przynoszą wielką ulgę?
Nadwaga i otyłość to dodatkowe obciążenie dla całego układu ruchu, w tym dla stóp. Zwiększony nacisk na stawy i tkanki miękkie może przyspieszać rozwój haluksów i nasilać dolegliwości bólowe. Dlatego kontrola wagi jest niezwykle ważnym elementem profilaktyki.Aktywność fizyczna również odgrywa kluczową rolę. Regularny ruch wzmacnia mięśnie stóp i całego ciała, poprawiając ich funkcję. Zalecam aktywności, które nie obciążają mocno przodostopia:
- Pływanie i jazda na rowerze: To doskonałe formy ruchu, które odciążają stopy.
- Częste chodzenie boso: Po miękkim podłożu, takim jak trawa czy piasek, wzmacnia mięśnie stóp i poprawia ich naturalną biomechanikę.
Unikaj natomiast sportów, które mocno obciążają przodostopie, np. biegania po twardych nawierzchniach w nieodpowiednim obuwiu. Małe zmiany w diecie i stylu życia mogą przynieść wielką ulgę Twoim stopom i pomóc w utrzymaniu ich zdrowia na długie lata.