Wielu moich pacjentów, zarówno przed, jak i po operacji palucha koślawego, zadaje mi jedno kluczowe pytanie: "Czy haluksy odrastają?". To naturalna obawa, biorąc pod uwagę dyskomfort i ból, jakie deformacja potrafi wywołać. W tym artykule, bazując na moim doświadczeniu i aktualnej wiedzy medycznej, wyjaśnię, dlaczego ryzyko nawrotu istnieje, ale przede wszystkim jak skutecznie je minimalizować, by cieszyć się zdrową i sprawną stopą na długie lata.
Czy haluksy odrastają po operacji? Zrozum ryzyko i skuteczną profilaktykę.
- Ryzyko nawrotu palucha koślawego po operacji istnieje (3-20%), ale nowoczesne techniki chirurgiczne i sumienna profilaktyka znacząco je minimalizują.
- Główne przyczyny nawrotów to niedopasowana metoda operacyjna, błędy w rekonwalescencji oraz predyspozycje genetyczne.
- Kluczowe dla trwałości efektów jest indywidualne dobranie techniki operacyjnej (np. Scarf, Chevron, Lapidus, MICA) do specyfiki stopy pacjenta.
- Ścisłe przestrzeganie zaleceń pooperacyjnych, w tym noszenie specjalnego obuwia i systematyczna fizjoterapia, jest fundamentem sukcesu.
- Pacjenci z genetycznymi predyspozycjami powinni przykładać szczególną wagę do długoterminowej profilaktyki, w tym odpowiedniego obuwia i wkładek ortopedycznych.
Czy haluksy mogą powrócić po operacji?
Obawa przed nawrotem haluksa po operacji jest jedną z najczęstszych, z jakimi spotykam się w mojej praktyce. Pacjenci, którzy przeszli przez ból i długi proces rekonwalescencji, naturalnie chcą mieć pewność, że problem nie powróci. Ta niepewność wynika często z krążących opinii oraz faktu, że statystyki faktycznie wskazują na pewne ryzyko. Według danych medycznych, wskaźnik nawrotów palucha koślawego waha się od 3% do nawet 15-20%, w zależności od wielu czynników. Ważne jest jednak, aby te liczby interpretować w kontekście nowoczesnych metod leczenia i skutecznej profilaktyki, która potrafi to ryzyko znacząco obniżyć.
W języku medycyny nie mówimy o tym, że haluks "odrasta". Deformacja ta nie jest bowiem strukturą, która mogłaby rosnąć w sposób biologiczny. Mówimy raczej o nawrocie palucha koślawego, co oznacza ponowne skrzywienie palucha i kości śródstopia, prowadzące do powtórnego pojawienia się deformacji. Objawy nawrotu są zazwyczaj podobne do tych sprzed operacji: pacjent może ponownie odczuwać ból w okolicy stawu śródstopno-paliczkowego, zwłaszcza podczas chodzenia, a także zauważyć widoczne, stopniowo postępujące skrzywienie palucha w kierunku pozostałych palców. Często towarzyszy temu dyskomfort, otarcia i trudności w doborze obuwia.
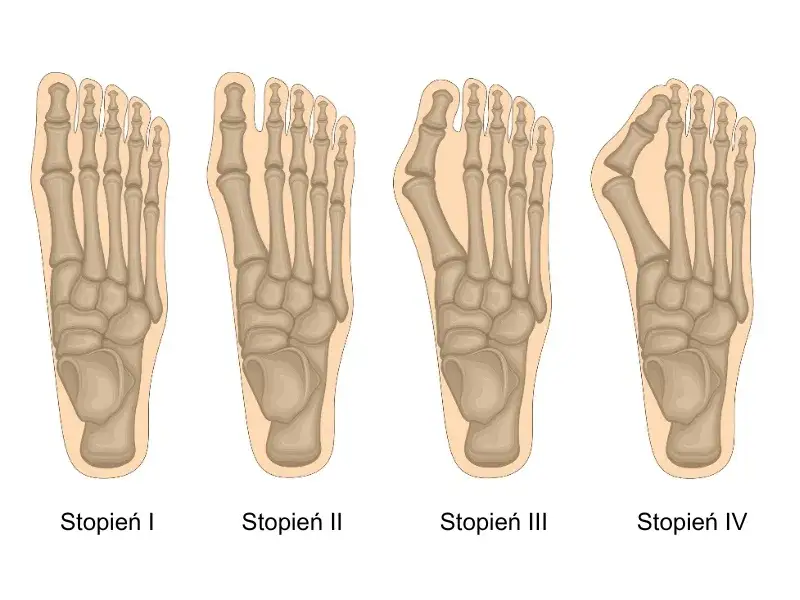
Poznaj kluczowe przyczyny nawrotu palucha koślawego
Z mojego doświadczenia wynika, że jedną z głównych przyczyn nawrotu haluksa jest niewłaściwa kwalifikacja pacjenta do danego typu zabiegu lub niepełna korekcja deformacji podczas operacji. Każda stopa jest inna, a co za tym idzie, wymaga indywidualnego podejścia. Niezwykle istotna jest dokładna analiza radiologiczna, ocena hipermobilności stawów (zwłaszcza stawu klinowato-śródstopnego, czyli stawu Lisfranca) oraz stylu życia pacjenta. Jeśli metoda operacyjna nie jest optymalnie dopasowana do specyfiki stopy, na przykład w przypadku niestabilności, która nie zostanie skorygowana, ryzyko ponownego skrzywienia znacząco wzrasta.
Niestety, nawet najlepiej przeprowadzona operacja może nie przynieść trwałych efektów, jeśli pacjent nie przestrzega zaleceń pooperacyjnych. Oto najczęstsze błędy, które obserwuję:
- Przedwczesny powrót do aktywności: Zbyt szybkie obciążanie operowanej stopy, forsowanie jej lub powrót do intensywnych sportów zanim kości się zrosną i tkanki zagoją, może zaburzyć proces stabilizacji korekcji.
- Noszenie nieodpowiedniego obuwia: Po operacji należy bezwzględnie unikać butów z wąskimi noskami i wysokimi obcasami. Takie obuwie ponownie uciska stopę i palce, prowadząc do powolnego, ale konsekwentnego odtwarzania deformacji.
- Zaniedbanie rehabilitacji: Fizjoterapia po operacji haluksa jest fundamentem sukcesu. Pominięcie lub nieregularne wykonywanie ćwiczeń osłabia mięśnie stopy, które są kluczowe dla utrzymania prawidłowego kształtu łuku i stabilizacji palucha.

Nowoczesna chirurgia minimalizuje ryzyko nawrotu
Na szczęście, rozwój technik chirurgicznych w ortopedii stopy znacząco zwiększył szanse na trwałe wyleczenie haluksów. W polskich klinikach ortopedycznych standardem stały się osteotomie Chevron i Scarf. Są to techniki, które polegają na precyzyjnym przecięciu i przesunięciu kości śródstopia, a następnie stabilizacji jej w nowej, prawidłowej pozycji. Zapewniają one stabilną i anatomiczną korekcję, co w moim doświadczeniu znacząco obniża ryzyko nawrotu deformacji, pod warunkiem prawidłowego wykonania i odpowiedniej rekonwalescencji.
W przypadku bardziej zaawansowanych deformacji, a także w sytuacjach, gdy występuje niestabilność stawu klinowato-śródstopnego (stawu Lisfranca), często stosujemy metodę Lapidusa. Jest to zabieg bardziej inwazyjny, polegający na usztywnieniu tego stawu, co eliminuje pierwotną przyczynę niestabilności i zapobiega nawrotom. Chociaż rekonwalescencja po Lapidusie może być nieco dłuższa, jej skuteczność w trudniejszych przypadkach jest nieoceniona.
Coraz większą popularność w Polsce zdobywa również chirurgia miniinwazyjna (MICA/MIS). To technika, która pozwala na wykonanie korekcji haluksa przez niewielkie nacięcia, bez otwierania stawu. Jej korzyści to przede wszystkim mniejsza ingerencja w tkanki miękkie, co przekłada się na szybszą rekonwalescencję, mniejszy ból pooperacyjny i znacznie mniejszą bliznę. Jest to doskonała opcja dla wielu pacjentów, choć nie dla każdego kluczowe jest tu precyzyjne dobranie metody do indywidualnego przypadku.
Twoja rola w sukcesie terapii: zapobiegaj nawrotom
Chociaż rola chirurga jest kluczowa, to Twoja aktywna postawa po operacji ma fundamentalne znaczenie dla trwałości efektów leczenia. Pierwsze 4-6 tygodni po zabiegu to okres krytyczny. Niezwykle ważne jest ścisłe przestrzeganie zaleceń, w tym noszenie specjalnego obuwia pooperacyjnego, które odciąża przednią część stopy. Musisz bezwzględnie unikać przedwczesnego obciążania operowanej stopy, aby dać kościom i tkankom miękkim czas na prawidłowe zrośnięcie się i zagojenie.
Systematyczna fizjoterapia pod okiem doświadczonego specjalisty to kolejny filar sukcesu. Rehabilitacja powinna być rozpoczęta w odpowiednim momencie i prowadzona konsekwentnie. W jej ramach wykonuje się niezbędne ćwiczenia, takie jak:
- Mobilizacja stawów: Delikatne ćwiczenia mające na celu przywrócenie pełnego zakresu ruchu w stawie palucha i pozostałych stawach stopy.
- Wzmacnianie mięśni stopy: Specjalistyczne ćwiczenia wzmacniające mięśnie krótkie stopy, które są odpowiedzialne za utrzymanie prawidłowego łuku podłużnego i poprzecznego, a także za stabilizację palucha.
- Ćwiczenia równowagi i propriocepcji: Poprawiające czucie głębokie i stabilność stopy, co jest kluczowe dla prawidłowego wzorca chodu.
- Terapia manualna: Wykonywana przez fizjoterapeutę w celu rozluźnienia napiętych tkanek i poprawy ich elastyczności.
Po zakończeniu okresu rekonwalescencji, odpowiednie obuwie staje się Twoim sprzymierzeńcem w profilaktyce nawrotów. Zawsze zalecam noszenie butów z szerokim przodem, który nie uciska palców, oraz z płaską lub niską podeszwą. Ważne jest, aby obuwie było wygodne i zapewniało stopie swobodę. Stanowczo odradzam obuwie z wąskimi noskami i wysokimi obcasami to właśnie one są często głównym winowajcą powstawania haluksów. A co z często zadawanym pytaniem o szpilki? Moja odpowiedź jest zawsze taka sama: sporadyczne założenie szpilek na specjalną okazję, gdy stopa jest już w pełni zagojona i silna, jest dopuszczalne. Jednak codzienne noszenie ich to prosta droga do ponownego problemu.
W wielu przypadkach kluczową rolę odgrywają również indywidualne wkładki ortopedyczne. Nie są one konieczne dla każdego pacjenta, ale są szczególnie zalecane osobom z genetycznymi predyspozycjami, płaskostopiem lub innymi zaburzeniami biomechaniki stopy. Wkładki pomagają skorygować nieprawidłowe obciążenie stopy, wspierają jej łuki i stabilizują paluch, co znacząco zmniejsza ryzyko nawrotu. Często słyszę pytanie, czy trzeba je nosić do końca życia. Odpowiadam, że w wielu przypadkach tak, ponieważ pomagają one utrzymać prawidłową funkcję stopy i zapobiegają dalszym deformacjom, działając jako stałe wsparcie.
Co robić, gdy haluks jednak powraca?
Mimo wszelkich starań, w niewielkim procencie przypadków haluks może niestety powrócić. Kluczowe jest, abyś potrafił rozpoznać pierwsze niepokojące sygnały i szybko zareagować. Powinieneś ponownie zgłosić się do lekarza, jeśli zauważysz:
- Ponowne pojawienie się bólu w okolicy stawu śródstopno-paliczkowego.
- Widoczne, stopniowe ponowne skrzywienie palucha.
- Pojawienie się otarć, nagniotków lub modzeli w miejscach, gdzie wcześniej ich nie było.
- Ogólny dyskomfort lub trudności w doborze obuwia, które wcześniej były komfortowe.
Wczesna interwencja jest niezwykle ważna. Jeśli deformacja nie jest jeszcze zaawansowana, często możliwe jest zastosowanie leczenia nieoperacyjnego. Może ono obejmować intensywną fizjoterapię, która skupi się na wzmocnieniu mięśni i poprawie biomechaniki stopy, zmianę obuwia na jeszcze bardziej komfortowe i wspierające, a także zastosowanie indywidualnych wkładek ortopedycznych. Należy jednak pamiętać, że metody te mają swoje ograniczenia i są skuteczne głównie w początkowych fazach nawrotu.
Niestety, w niektórych sytuacjach, gdy ból jest znaczny, deformacja staje się duża, a leczenie zachowawcze nie przynosi oczekiwanych rezultatów, reoperacja haluksa staje się ostatecznością. Jest to zazwyczaj zabieg bardziej złożony niż pierwsza operacja, ponieważ chirurg musi pracować na zmienionych tkankach i strukturach. Wymaga to dużej precyzji i doświadczenia. Mimo to, w rękach doświadczonego specjalisty, reoperacja może przywrócić komfort i funkcjonalność stopy, choć zawsze wiąże się z większym wyzwaniem zarówno dla pacjenta, jak i dla zespołu medycznego.

