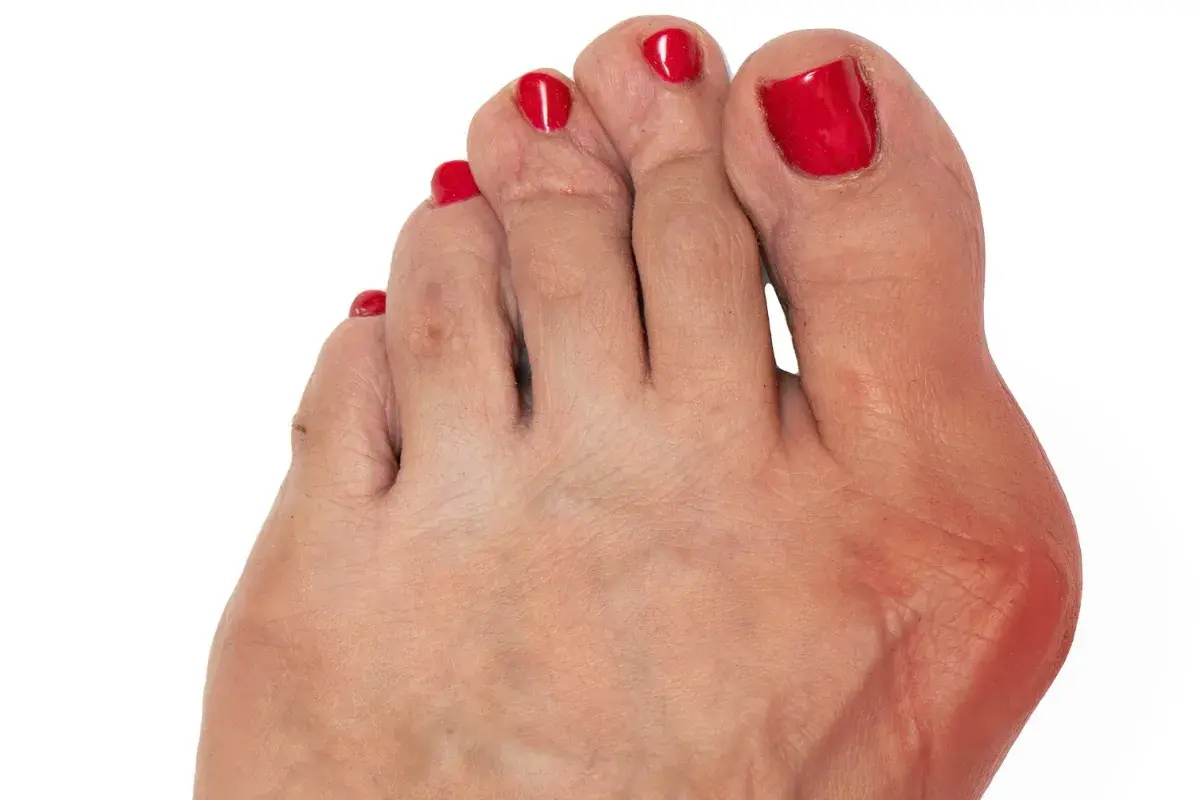
Jeśli zauważyłeś niepokojące zmiany w wyglądzie swojej stopy lub odczuwasz ból, ten artykuł pomoże Ci zrozumieć, czym są haluksy, jak wyglądają na różnych etapach zaawansowania i na co zwrócić uwagę. Moim celem jest dostarczenie jasnych i szczegółowych informacji, które pozwolą Ci wstępnie zidentyfikować problem i podjąć świadome kroki w kierunku konsultacji ze specjalistą.
Haluksy: jak rozpoznać deformację stopy i jej typowe objawy?
- Haluks (paluch koślawy) to boczne odchylenie dużego palca i uwypuklenie pierwszej kości śródstopia.
- Charakterystyczny "guzek" (bunion) u podstawy palucha, często zaczerwieniony i obrzęknięty, jest kluczowym sygnałem.
- Wczesne objawy są subtelne, w zaawansowanym stadium paluch może nachodzić na inne palce.
- Deformacji towarzyszą ból, stan zapalny, a także modzele, nagniotki i palce młotkowate.
- Główne przyczyny to uwarunkowania genetyczne oraz noszenie nieodpowiedniego obuwia (wysokie obcasy, wąskie noski).
- W przypadku podejrzenia haluksów zalecana jest konsultacja z ortopedą i badanie RTG stopy.
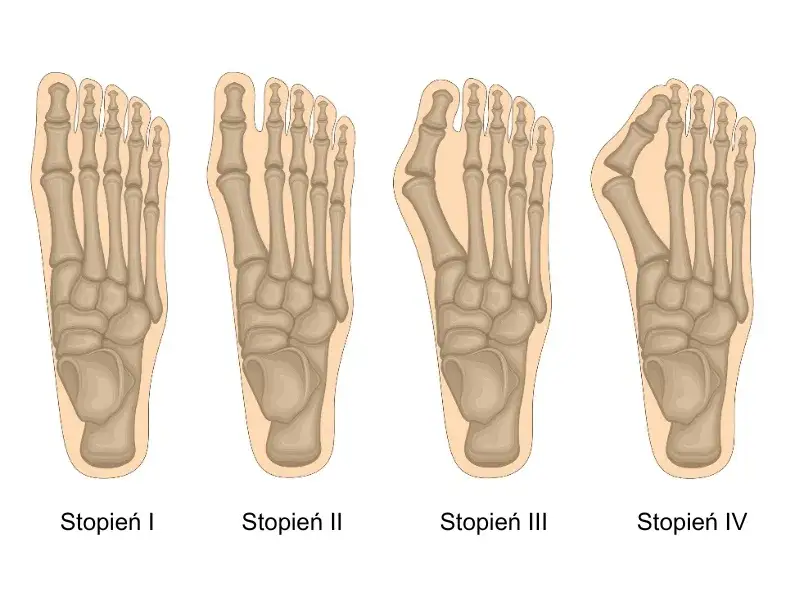
Haluksy to znacznie więcej niż tylko estetyczny problem czy zwykłe zgrubienie u podstawy dużego palca. To złożona deformacja stopy, która stopniowo zmienia jej anatomię i biomechanikę, prowadząc do bólu i dyskomfortu. Zrozumienie, jak wyglądają i rozwijają się te zmiany, jest kluczowe dla wczesnej interwencji.
Co to jest haluks i dlaczego zmienia wygląd Twojej stopy?
Haluks, znany również jako paluch koślawy (łac. hallux valgus), to deformacja, w której duży palec stopy zaczyna odchylać się bocznie, w kierunku pozostałych palców. Równocześnie, pierwsza kość śródstopia, czyli ta, która łączy się z paluchem, przesuwa się w kierunku wewnętrznej krawędzi stopy. To właśnie to przesunięcie kości śródstopia powoduje charakterystyczne uwypuklenie, które z czasem staje się coraz bardziej widoczne i bolesne. W efekcie cała przednia część stopy zmienia swój kształt, co wpływa na rozkład ciężaru ciała i sposób chodzenia.
Pierwszy sygnał: subtelne zmiany, które łatwo przeoczyć
Na początku haluksy często bywają podstępne. Zmiany są na tyle subtelne, że łatwo je przeoczyć lub zignorować, zwłaszcza jeśli nie towarzyszy im ból. Możesz zauważyć jedynie lekkie uwypuklenie kości śródstopia po wewnętrznej stronie stopy, tuż u podstawy dużego palca. Sam paluch może być tylko nieznacznie odchylony. W tym wczesnym stadium dyskomfort pojawia się rzadko, zazwyczaj po długim dniu w niewygodnych butach. To właśnie wtedy, gdy zmiany są jeszcze minimalne, interwencja zachowawcza ma największe szanse na zatrzymanie postępu deformacji.
Pełnoobjawowy haluks: charakterystyczny „guzek” i wykrzywienie palca
W miarę postępu deformacji, obraz haluksa staje się znacznie bardziej wyrazisty. Najbardziej rozpoznawalnym objawem jest charakterystyczny "guzek" (bunion), który tworzy się u podstawy dużego palca, po jego wewnętrznej stronie. Ten "guzek" to nic innego jak uwypuklona głowa pierwszej kości śródstopia, która została wypchnięta na zewnątrz. Skóra w tym miejscu bardzo często staje się zaczerwieniona i obrzęknięta, co jest wynikiem ciągłego tarcia o obuwie oraz rozwijającego się stanu zapalnego. Duży palec jest już wyraźnie odchylony w stronę pozostałych palców, co zmienia oś całej stopy.
Jak wygląda haluks w zaawansowanym stadium? Kiedy paluch nachodzi na inne palce
W zaawansowanym stadium haluksów deformacja jest już bardzo widoczna i zazwyczaj towarzyszy jej znaczny ból. Duży palec stopy jest tak mocno odchylony, że może nachodzić na drugi palec, a nawet wsuwać się pod niego. Guz u podstawy palucha staje się znacznie większy, bardziej twardy i często bardzo bolesny. W tym etapie zmienia się cała biomechanika stopy nierównomierny rozkład ciężaru ciała prowadzi do przeciążenia innych części przodostopia, co może skutkować dalszymi problemami, takimi jak płaskostopie poprzeczne czy deformacje pozostałych palców. Chodzenie staje się utrudnione, a znalezienie wygodnego obuwia graniczy z cudem.Ból i dyskomfort: objawy towarzyszące haluksom
Wygląd stopy to tylko jedna strona medalu. Deformacji, jaką są haluksy, bardzo często towarzyszą inne, często bolesne objawy, które znacząco obniżają komfort życia. Zrozumienie tych symptomów jest równie ważne jak wizualna identyfikacja problemu.
Ból, pieczenie i zaczerwienienie: dlaczego haluks powoduje stan zapalny?
Jednym z najbardziej uciążliwych objawów haluksów jest ból, który pacjenci często opisują jako rwący, piekący lub pulsujący. Wynika on przede wszystkim z ciągłego tarcia uwypuklonej kości o obuwie, co prowadzi do podrażnień i mikrourazów. W efekcie w okolicy "guzka" rozwija się stan zapalny, objawiający się zaczerwienieniem, ociepleniem skóry i obrzękiem. Nieprawidłowe obciążenie stopy, wynikające z zaburzonej biomechaniki, dodatkowo pogłębia te dolegliwości, prowadząc do bólu nie tylko w stawie palucha, ale często także w innych częściach przodostopia.
Problemy z butami: pierwszy znak, że kształt stopy się zmienił
Zanim jeszcze ból stanie się intensywny, wiele osób zauważa, że ich stopy zaczynają inaczej reagować na obuwie. To często pierwszy sygnał, że kształt stopy ulega zmianie. Nagle ulubione buty stają się niewygodne, ciasne, a nawet powodują otarcia w miejscu, gdzie wcześniej ich nie było. Znalezienie obuwia, które nie uciska "guzka" i nie powoduje dyskomfortu, staje się coraz trudniejsze. To wyraźny sygnał, że deformacja postępuje i warto przyjrzeć się stopom bliżej.
Odciski i palce młotkowate: efekt domina w deformacji przodostopia
Haluksy rzadko występują w izolacji. Zmieniając biomechanikę stopy i rozkład obciążeń, często prowadzą do powstawania innych, wtórnych deformacji i problemów. Należą do nich między innymi bolesne modzele, nagniotki i odciski, które tworzą się na podeszwowej stronie stopy, zwłaszcza pod głowami kości śródstopia, które są nadmiernie obciążone. Co więcej, nacisk wywierany przez duży palec na sąsiednie palce może prowadzić do ich deformacji, takich jak palce młotkowate (czyli zgięcie w środkowym stawie palca). To pokazuje, jak złożonym problemem są haluksy i jak ważne jest kompleksowe podejście do leczenia.
Jak haluksy wpływają na Twój chód i postawę ciała?
Zmieniona anatomia stopy w wyniku haluksów ma bezpośredni wpływ na sposób, w jaki chodzimy. Duży palec, który normalnie odgrywa kluczową rolę w odbiciu się od podłoża, traci swoją funkcję. To prowadzi do nierównomiernego rozkładu ciężaru ciała i przeciążenia innych części stopy, a także kolan, bioder i kręgosłupa. W efekcie zmienia się cały wzorzec chodu, który staje się mniej efektywny i może prowadzić do bólu w wyższych partiach układu ruchu. Długotrwałe zmiany w chodzie mogą nawet wpływać na ogólną postawę ciała, prowadząc do dalszych problemów ortopedycznych.
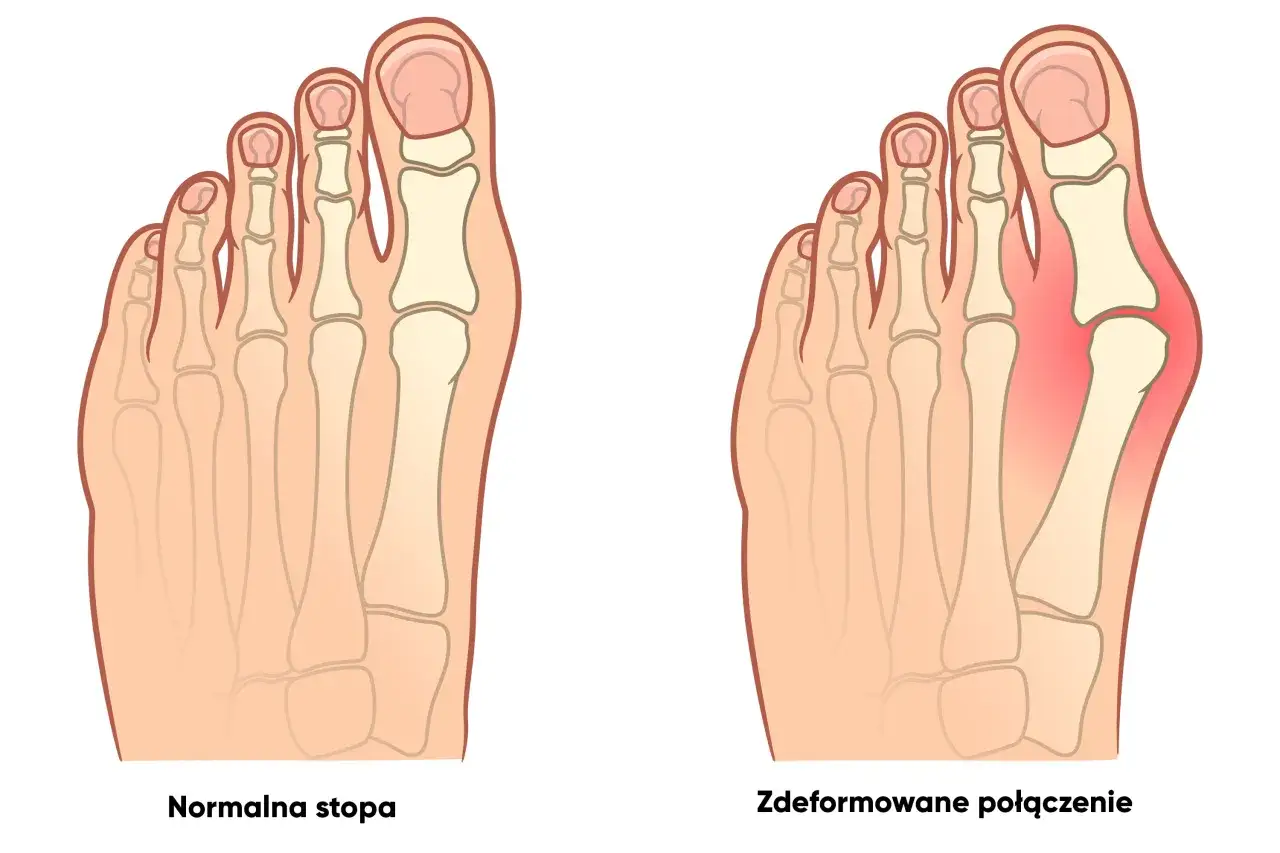
Przyczyny haluksów: co sprzyja deformacji stopy?
Zrozumienie, jak wyglądają haluksy i jakie objawy im towarzyszą, to jedno. Równie ważne jest poznanie przyczyn ich powstawania. Wiedza ta pozwala nie tylko na skuteczne leczenie, ale przede wszystkim na efektywną profilaktykę, która może uchronić nas przed tą bolesną deformacją.
Geny czy buty? Rola dziedziczności w powstawaniu palucha koślawego
Często zastanawiamy się, czy haluksy to kwestia genetyki, czy raczej złych nawyków. Prawda leży pośrodku. Uwarunkowania genetyczne odgrywają znaczącą rolę szacuje się, że nawet do 70% przypadków haluksów może mieć podłoże dziedziczne. Nie dziedziczymy samej deformacji, ale raczej skłonność do niej, na przykład w postaci wiotkości tkanki łącznej lub specyficznej budowy stopy, która predysponuje do powstawania palucha koślawego. Jeśli Twoi rodzice lub dziadkowie mieli haluksy, warto być bardziej czujnym i dbać o profilaktykę.Wpływ obuwia: czy wysokie obcasy i wąskie noski to główni winowajcy?
Chociaż geny mają znaczenie, to właśnie nieodpowiednie obuwie jest najczęstszą przyczyną nabytą haluksów. W mojej praktyce widzę, jak duży wpływ na rozwój tej deformacji mają nasze codzienne wybory obuwnicze. Główne grzechy to:
- Buty na wysokim obcasie: Przenoszą one znaczną część ciężaru ciała na przodostopie, co prowadzi do jego przeciążenia i destabilizacji.
- Wąskie, szpiczaste noski: Ściskają palce, zmuszając je do nienaturalnego ułożenia i wypychając duży palec w kierunku pozostałych.
Noszenie takiego obuwia przez długi czas, szczególnie w połączeniu z genetyczną predyspozycją, to prosta droga do rozwoju haluksów.
Płaskostopie, nadwaga i tryb życia jako czynniki ryzyka
Oprócz genów i obuwia, istnieje szereg innych czynników, które mogą zwiększać ryzyko powstania haluksów:
- Płaskostopie poprzeczne: Jest to deformacja, w której łuk poprzeczny stopy ulega spłaszczeniu, co prowadzi do poszerzenia przodostopia i zaburzenia jego biomechaniki.
- Nadwaga i otyłość: Dodatkowe kilogramy zwiększają obciążenie stóp, co przyspiesza rozwój deformacji.
- Stojący tryb życia: Długotrwałe obciążenie stóp w pozycji stojącej również sprzyja powstawaniu haluksów.
- Choroby reumatologiczne: Schorzenia takie jak reumatoidalne zapalenie stawów (RZS) mogą osłabiać struktury stawowe i więzadłowe, zwiększając podatność na deformacje.
- Przebyte urazy stopy: Kontuzje mogą zmieniać anatomię i biomechanikę stopy, predysponując do haluksów.
Warto również wspomnieć, że problem haluksów znacznie częściej dotyka kobiet. Wynika to nie tylko z częstszego noszenia nieodpowiedniego obuwia, ale także ze słabszej struktury więzadłowej, która jest bardziej podatna na wahania hormonalne, np. w okresie ciąży czy menopauzy.
Co robić, gdy podejrzewasz haluksy? Pierwsze kroki
Jeśli po przeczytaniu poprzednich sekcji masz podejrzenia, że problem haluksów może dotyczyć również Ciebie, nie zwlekaj. Wczesna diagnoza i odpowiednie działania mogą znacząco wpłynąć na przebieg choroby i zapobiec jej dalszemu postępowi. Oto, jakie kroki powinieneś podjąć.
Ortopeda, fizjoterapeuta, a może podolog? Wybór odpowiedniego specjalisty
W przypadku podejrzenia haluksów, pierwszym i najważniejszym krokiem jest konsultacja z odpowiednim specjalistą. Głównym lekarzem, do którego należy się udać, jest ortopeda. To on postawi diagnozę, oceni stopień zaawansowania deformacji i zaproponuje plan leczenia. W procesie diagnostyki i terapii pomocny może być również fizjoterapeuta, który zajmie się rehabilitacją i ćwiczeniami wzmacniającymi stopę, oraz podolog, specjalizujący się w pielęgnacji stóp i leczeniu problemów skórnych, takich jak odciski czy modzele, często towarzyszące haluksom.
Jak wygląda wizyta u lekarza i dlaczego RTG stopy jest tak ważne?
Wizyta u ortopedy rozpoczyna się od szczegółowego wywiadu i badania fizykalnego stopy. Lekarz oceni wygląd deformacji, zakres ruchomości w stawie palucha oraz poszuka innych towarzyszących problemów. Kluczowym elementem diagnostyki haluksów jest jednak badanie RTG stopy wykonane w obciążeniu, czyli na stojąco. To niezwykle ważne, ponieważ pozwala ono na dokładną ocenę ustawienia kości pod wpływem ciężaru ciała, co jest niemożliwe w pozycji leżącej. Na podstawie zdjęcia rentgenowskiego ortopeda jest w stanie precyzyjnie określić stopień zaawansowania deformacji, kąty między kośćmi i zaplanować najskuteczniejsze leczenie.Leczenie haluksów: od zachowawczych po operacyjne metody
Kiedy diagnoza haluksów zostanie potwierdzona, lekarz przedstawi dostępne opcje leczenia. Ważne jest, aby pamiętać, że metody terapii są zawsze dostosowywane indywidualnie do stopnia zaawansowania deformacji, nasilenia objawów oraz ogólnego stanu zdrowia pacjenta. Od metod zachowawczych, które mają na celu spowolnienie postępu choroby, po interwencje chirurgiczne, które korygują istniejące zmiany.
Leczenie zachowawcze: kiedy ćwiczenia, wkładki i aparaty korekcyjne wystarczą?
Leczenie zachowawcze jest najczęściej stosowane we wczesnych stadiach haluksów lub gdy operacja nie jest wskazana. Jego głównym celem jest zatrzymanie postępu deformacji, złagodzenie bólu i poprawa komfortu życia. Moim zdaniem, jest to niezwykle ważny etap, który może odroczyć lub nawet wyeliminować potrzebę interwencji chirurgicznej. Do najskuteczniejszych metod zachowawczych należą:
- Zmiana obuwia na wygodne i szerokie: To podstawa. Obuwie powinno mieć szerokie noski, które nie uciskają palców, oraz niski obcas.
- Stosowanie indywidualnych wkładek ortopedycznych: Wkładki korygują nieprawidłowe ustawienie stopy, wspierają łuki i równomiernie rozkładają ciężar, co odciąża przodostopie.
- Separatory (kliny) międzypalcowe, ortezy i aparaty korekcyjne: Stosowane na dzień lub na noc, mają za zadanie utrzymywać paluch w prawidłowej pozycji i zapobiegać jego dalszemu odchyleniu.
- Fizjoterapia: Obejmuje specjalistyczne ćwiczenia wzmacniające mięśnie stopy, terapię manualną mającą na celu mobilizację stawów oraz kinesiotaping, który wspiera mięśnie i stabilizuje stawy.
- Zabiegi fizykalne: Takie jak laseroterapia, pole magnetyczne czy ultradźwięki, które pomagają zmniejszyć stan zapalny i ból.
Czy domowe sposoby i zmiana obuwia mogą cofnąć zmiany?
Wielu pacjentów pyta mnie, czy sama zmiana obuwia lub stosowanie domowych sposobów, takich jak moczenie stóp czy proste ćwiczenia, może cofnąć już istniejące zmiany. Niestety, muszę jasno powiedzieć, że leczenie zachowawcze ma na celu przede wszystkim zatrzymanie postępu deformacji i złagodzenie objawów, a nie cofnięcie już istniejących zmian kostnych. Kiedy kość ulegnie deformacji, tylko interwencja chirurgiczna jest w stanie przywrócić jej prawidłowy kształt. Niemniej jednak, metody zachowawcze są niezwykle ważne w zarządzaniu bólem i zapobieganiu dalszemu pogarszaniu się stanu stopy.
Kiedy operacja staje się koniecznością? Nowoczesne metody chirurgiczne w Polsce
Leczenie operacyjne jest zalecane, gdy metody zachowawcze przestają być skuteczne, a deformacji towarzyszy silny ból, trudności w chodzeniu i znaczne pogorszenie jakości życia. W Polsce dostępne są liczne, nowoczesne metody operacyjne, które są dobierane indywidualnie do każdego pacjenta i stopnia zaawansowania jego haluksów. Do najczęściej stosowanych należą osteotomie, takie jak Scarf czy Chevron, które polegają na precyzyjnym przecięciu i przesunięciu kości, aby skorygować jej ustawienie. Coraz większą popularność zyskują również małoinwazyjne techniki przezskórne (np. MICA), które wykonuje się przez niewielkie nacięcia, co często skraca czas rekonwalescencji i zmniejsza dolegliwości bólowe po zabiegu. Niezależnie od wybranej metody, po operacji zawsze konieczna jest rehabilitacja i noszenie specjalnego obuwia pooperacyjnego, aby zapewnić prawidłowe gojenie i utrwalenie korekcji.
Profilaktyka haluksów: jak dbać o zdrowe stopy?
Zapobieganie jest zawsze lepsze niż leczenie, a w przypadku haluksów ta zasada ma szczególne znaczenie. Właściwa profilaktyka może znacząco zmniejszyć ryzyko rozwoju tej bolesnej deformacji, nawet jeśli masz genetyczne predyspozycje. Dbanie o stopy to inwestycja w komfort i zdrowie na lata.
Jak dobierać obuwie, aby chronić swoje stopy?
Wybór odpowiedniego obuwia to podstawa profilaktyki haluksów. Oto kilka kluczowych wskazówek, którymi sam się kieruję i polecam moim pacjentom:
- Szeroki nosek: Upewnij się, że buty mają wystarczająco dużo miejsca na palce, aby mogły swobodnie leżeć i nie były ściskane.
- Niski obcas: Unikaj butów na wysokich obcasach, które nadmiernie obciążają przodostopie. Optymalny obcas to 2-3 cm.
- Odpowiednie dopasowanie: Buty powinny być dobrze dopasowane do stopy ani za ciasne, ani za luźne. Pamiętaj, aby mierzyć buty po południu, kiedy stopy są lekko opuchnięte.
- Naturalne materiały: Wybieraj obuwie wykonane z oddychających materiałów, takich jak skóra, które dopasowują się do kształtu stopy.
- Elastyczna podeszwa: Podeszwa powinna być elastyczna, ale jednocześnie zapewniać odpowiednie wsparcie i amortyzację.
Najlepsze ćwiczenia wzmacniające stopę, które wykonasz w domu
Regularne wzmacnianie mięśni stopy jest kluczowe dla jej prawidłowej funkcji i stabilności. Oto proste ćwiczenia, które możesz wykonywać w domu:
- Podnoszenie drobnych przedmiotów palcami: Rozłóż na podłodze małe przedmioty (np. koraliki, kulki) i spróbuj podnosić je palcami stóp, przenosząc do pojemnika.
- Rolowanie stopy piłeczką: Usiądź na krześle i roluj stopę po małej piłeczce (np. tenisowej) przez kilka minut. To masuje podeszwę i wzmacnia mięśnie.
- Chodzenie na piętach i palcach: Przez kilka minut spaceruj naprzemiennie na samych piętach, a następnie na samych palcach. Wzmacnia to różne grupy mięśni.
- Rozciąganie palców: Chwytaj duży palec i delikatnie odciągaj go od pozostałych, utrzymując przez kilka sekund.
- "Zbieranie" ręcznika palcami: Połóż ręcznik na podłodze i spróbuj "zgarnąć" go palcami stopy, marszcząc go pod sobą.
Przeczytaj również: Paluch koślawy: Co to jest i jak skutecznie leczyć haluksy?
Rola prawidłowej wagi i aktywności fizycznej w zdrowiu stóp
Utrzymanie prawidłowej wagi ciała ma ogromne znaczenie dla zdrowia stóp. Każdy dodatkowy kilogram to większe obciążenie dla stawów i struktur stopy, co przyspiesza rozwój deformacji, w tym haluksów. Regularna aktywność fizyczna, zwłaszcza taka, która nie obciąża nadmiernie stóp (np. pływanie, jazda na rowerze), pomaga wzmocnić mięśnie całego ciała, w tym mięśnie stóp, oraz utrzymać elastyczność stawów. Pamiętaj, że zdrowe stopy to podstawa aktywnego i komfortowego życia.