Wielu moich pacjentów zadaje mi pytanie: "Czy haluksy są dziedziczne?". To bardzo trafne i ważne pytanie, ponieważ odpowiedź na nie ma kluczowe znaczenie dla zrozumienia tej powszechnej deformacji stopy. W tym artykule, bazując na mojej wiedzy i doświadczeniu, wyjaśnię, jak genetyka wpływa na rozwój palucha koślawego, co dokładnie dziedziczymy i jakie kroki możemy podjąć, aby skutecznie przeciwdziałać tej tendencji, nawet jeśli mamy do niej genetyczne predyspozycje.
Haluksy są dziedziczne geny odgrywają kluczową rolę w ich powstawaniu
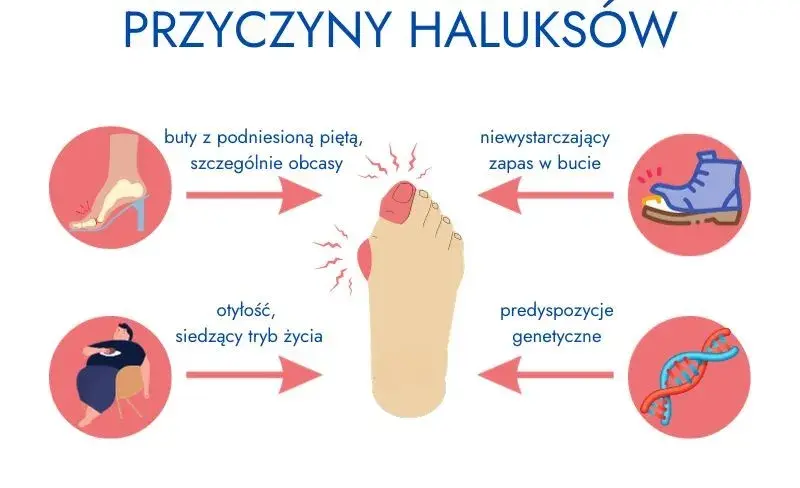
- Predyspozycje genetyczne są najważniejszym czynnikiem ryzyka, odpowiadającym za 60-90% przypadków haluksów.
- Dziedziczona jest skłonność do haluksów, a nie sama deformacja, obejmująca specyficzną budowę stopy, wiotkość tkanki łącznej oraz nieprawidłowe ustawienie kości śródstopia.
- Haluksy częściej występują w linii żeńskiej w rodzinie, a kobiety są narażone na nie nawet 15-krotnie bardziej.
- Mimo silnego podłoża genetycznego, rozwój haluksów jest wieloczynnikowy i wymaga często dodatkowych czynników środowiskowych.
- Osoby z rodzinnymi skłonnościami mogą skutecznie zapobiegać rozwojowi haluksów poprzez odpowiednią profilaktykę.
Haluksy w rodzinie czy to genetyczny wyrok?
Kiedy rozmawiam z pacjentami o haluksach, często słyszę, że "moja mama też je miała" albo "babcia cierpiała na podobne problemy". To nie przypadek. Haluksy, czyli paluch koślawy, to schorzenie o charakterze wieloczynnikowym, co oznacza, że na jego rozwój wpływa wiele czynników. Jednakże, z mojego doświadczenia i badań naukowych wynika, że komponent genetyczny odgrywa w tym procesie niezwykle istotną, a wręcz kluczową rolę. Geny są głównym czynnikiem ryzyka, ale warto podkreślić, że czynniki środowiskowe są często potrzebne do tego, aby wada się ujawniła i zaczęła postępować.
Geny kontra buty na obcasie co naprawdę powoduje paluch koślawy?
Wielu ludzi mylnie uważa, że haluksy są wyłącznie wynikiem noszenia niewygodnego obuwia. Owszem, buty z wąskimi noskami i na wysokim obcasie mają swój udział w problemie, ale nie są bezpośrednią przyczyną, a raczej akceleratorem. To, co obserwuję w mojej praktyce, jest zgodne z badaniami, które wskazują, że rola genetyki jako najważniejszego czynnika ryzyka w rozwoju haluksów jest niepodważalna. Szacuje się, że od 60% do nawet 90% przypadków palucha koślawego ma podłoże genetyczne. Obuwie, choć nie wywołuje haluksów samo w sobie, znacząco przyspiesza rozwój deformacji u osób, które już mają do niej genetyczne predyspozycje. Wyobraźmy sobie, że geny to "zapłon", a niewłaściwe buty to "paliwo". Bez zapłonu samo paliwo nie wystarczy.
Statystyki nie kłamią: Jak duży jest wpływ dziedziczenia na rozwój haluksów?
Liczby mówią same za siebie. Wspomniane 60-90% przypadków z podłożem genetycznym to bardzo wysoki odsetek. To oznacza, że jeśli w Twojej rodzinie występowały haluksy, masz znacznie większe prawdopodobieństwo ich rozwoju. Co więcej, jeśli deformacja pojawia się w młodym wieku, na przykład u nastolatków, jest to niemal zawsze silny sygnał, że mamy do czynienia z wyraźnym obciążeniem genetycznym. W takich sytuacjach profilaktyka i wczesna interwencja są szczególnie ważne.
Dlaczego deformacja częściej dotyka kobiety w tej samej rodzinie?
Z moich obserwacji wynika, że haluksy mają wyraźną tendencję do występowania rodzinnego, szczególnie w linii żeńskiej od babci, przez matkę, po córkę. Kobiety są znacznie bardziej narażone na rozwój palucha koślawego, nawet 15-krotnie częściej niż mężczyźni. Dlaczego tak się dzieje? Po pierwsze, kobiety zazwyczaj mają słabszą strukturę więzadłową stopy, co sprawia, że stawy są bardziej podatne na niestabilność. Po drugie, hormony, takie jak relaksyna, szczególnie w okresie ciąży i menopauzy, mogą dodatkowo rozluźniać więzadła, zwiększając ryzyko deformacji. To połączenie czynników genetycznych i fizjologicznych sprawia, że kobiety są szczególnie narażone na dziedziczenie i rozwój haluksów.
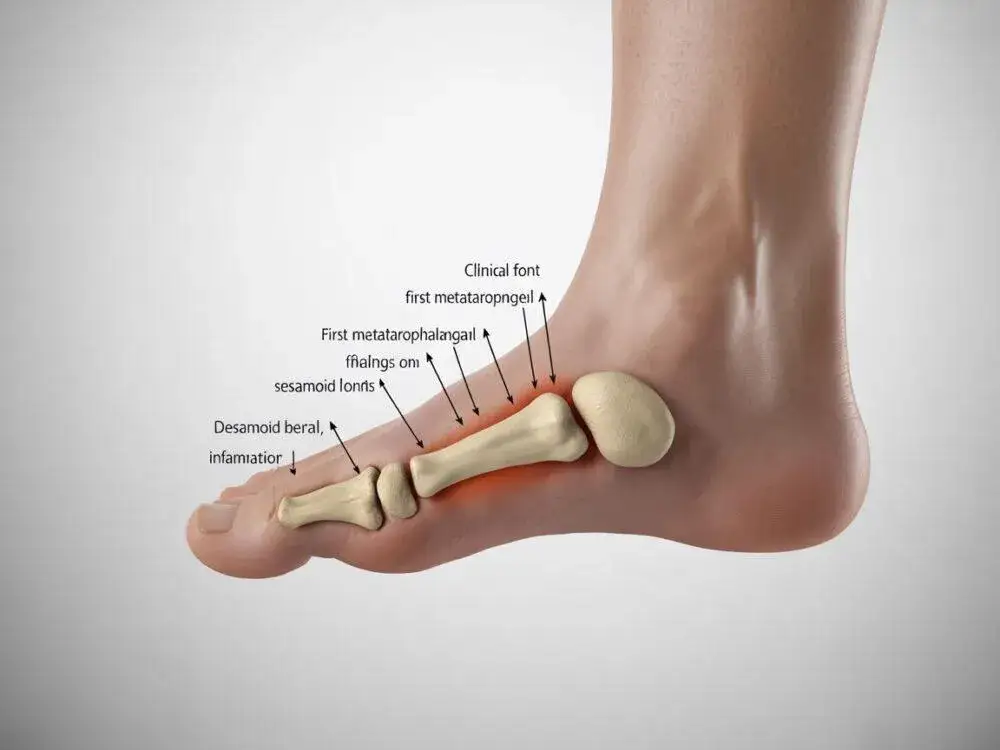
Co dziedziczysz sam haluks czy tylko skłonność?
Bardzo ważne jest, aby zrozumieć, że nie dziedziczymy samego haluksa jako gotowej deformacji. Dziedziczymy raczej predyspozycje do jego rozwoju. To oznacza, że otrzymujemy od rodziców i dziadków pewne cechy anatomiczne i strukturalne stopy, które czynią nas bardziej podatnymi na powstawanie palucha koślawego. To tak, jakbyśmy dziedziczyli "podatny grunt", na którym, przy sprzyjających okolicznościach, haluks może się rozwinąć.
Anatomia pod lupą: Typ budowy stopy, który zwiększa ryzyko
W mojej praktyce często spotykam się z pacjentami, u których obserwuję specyficzne typy budowy stopy, które wyraźnie zwiększają ryzyko haluksów. Jednym z nich jest tak zwana stopa egipska, charakteryzująca się tym, że paluch jest najdłuższym palcem. Taka budowa sprawia, że podczas chodu i obciążania stopy, paluch jest bardziej narażony na ucisk i nieprawidłowe obciążenia, co sprzyja jego koślawieniu. Innym dziedziczonym czynnikiem jest nieprawidłowy kształt powierzchni stawu śródstopno-palcowego, który może prowadzić do jego niestabilności i łatwiejszego przesuwania się kości śródstopia.
Problem z tkanką łączną, czyli dziedziedzona wiotkość więzadeł
Kolejnym istotnym czynnikiem, który jest dziedziczony i ma duży wpływ na rozwój haluksów, jest wiotkość tkanki łącznej. Więzadła i ścięgna w stopie odpowiadają za jej stabilność i utrzymanie prawidłowej architektury. Jeśli dziedziczymy wiotką tkankę łączną, nasze więzadła są mniej sprężyste i mniej efektywnie stabilizują stawy. To sprawia, że stopa jest bardziej podatna na deformacje pod wpływem codziennych obciążeń, a paluch łatwiej ulega koślawieniu. Jest to szczególnie widoczne u kobiet, co częściowo wyjaśnia ich większą podatność na haluksy.
Jak nieprawidłowe ustawienie kości śródstopia przekłada się na deformację?
Ważnym elementem dziedziczonych predyspozycji jest również nieprawidłowe ustawienie kości śródstopia. W prawidłowo zbudowanej stopie kości śródstopia są ułożone równolegle. U osób z genetycznymi predyspozycjami do haluksów często obserwuje się zwiększony kąt między pierwszą a drugą kością śródstopia. To nieprawidłowe ustawienie sprawia, że głowa pierwszej kości śródstopia jest bardziej wysunięta na zewnątrz, co tworzy podstawę dla rozwoju palucha koślawego. Z czasem, pod wpływem obciążeń i innych czynników, paluch zaczyna odchylać się w stronę pozostałych palców, tworząc charakterystyczną deformację.
Geny to nie wszystko czynniki, które przyspieszają haluksy
Jak już wspomniałem, haluksy są schorzeniem wieloczynnikowym. Nawet jeśli masz silne predyspozycje genetyczne, nie oznacza to, że haluksy na pewno się pojawią. Istnieje wiele czynników poza-genetycznych, które, działając w połączeniu z genami, mogą przyspieszać rozwój deformacji. Zrozumienie ich jest kluczowe dla skutecznej profilaktyki i leczenia.Rola płaskostopia poprzecznego: Cichy wspólnik genów
Płaskostopie poprzeczne jest często nazywane "cichym wspólnikiem" genów w rozwoju haluksów i jest drugą najczęstszą przyczyną tej deformacji. Co ciekawe, płaskostopie poprzeczne również często bywa dziedziczone. Charakteryzuje się ono obniżeniem łuku poprzecznego stopy, co prowadzi do nieprawidłowego rozkładu obciążeń na przedniej części stopy. Zamiast równomiernego rozłożenia ciężaru, największy nacisk spoczywa na głowach kości śródstopia, szczególnie pierwszej. To nadmierne obciążenie i brak stabilizacji przyczyniają się do osłabienia struktur stawowych i więzadłowych, co w konsekwencji sprzyja koślawieniu palucha i powstawaniu haluksów.
Obuwie, nadwaga i styl życia: Jak codzienne nawyki mogą aktywować "gen haluksa"?
Nasze codzienne nawyki mają ogromny wpływ na zdrowie stóp, szczególnie u osób z genetycznymi predyspozycjami. Oto najważniejsze czynniki, które mogą aktywować "gen haluksa":
- Noszenie butów z wąskimi noskami i na wysokim obcasie: To chyba najbardziej znany czynnik. Wąskie noski ściskają palce, a wysokie obcasy przenoszą ciężar ciała na przodostopie, zwiększając nacisk na paluch i sprzyjając jego deformacji.
- Nadwaga i otyłość: Dodatkowe kilogramy to dodatkowe obciążenie dla stóp. Zwiększone ciśnienie na przednią część stopy może przyspieszać rozwój haluksów, zwłaszcza u osób z płaskostopiem poprzecznym.
- Długotrwałe stanie lub siedzący tryb życia i mała aktywność fizyczna: Brak ruchu osłabia mięśnie stopy, które są odpowiedzialne za utrzymanie jej prawidłowej struktury. Długotrwałe stanie, zwłaszcza na twardych powierzchniach, również nadmiernie obciąża stopy, prowadząc do ich zmęczenia i osłabienia.
Choroby i zmiany hormonalne jako dodatkowy zapalnik problemu
Niektóre choroby i zmiany hormonalne mogą również przyczyniać się do rozwoju haluksów, działając jako dodatkowy "zapalnik" u osób predysponowanych. Choroby takie jak reumatoidalne zapalenie stawów (RZS) czy inne choroby zapalne mogą prowadzić do osłabienia i uszkodzenia struktur stawowych oraz więzadłowych w stopie, co sprzyja deformacjom. Ponadto, zmiany hormonalne, zwłaszcza w okresie ciąży i menopauzy, odgrywają istotną rolę. W czasie ciąży organizm kobiety produkuje hormon o nazwie relaksyna, który, jak sama nazwa wskazuje, rozluźnia więzadła, przygotowując ciało do porodu. Niestety, może to również wpływać na więzadła w stopach, czyniąc je bardziej podatnymi na rozciąganie i deformacje. Podobne mechanizmy mogą zachodzić w okresie menopauzy, kiedy zmienia się gospodarka hormonalna.
Jak przechytrzyć genetykę, gdy masz skłonności do haluksów?
Skoro wiemy już, że dziedziczymy skłonności, a nie sam haluks, to dobra wiadomość jest taka, że mamy realny wpływ na to, czy i w jakim stopniu deformacja się rozwinie. Jako specjalista zawsze podkreślam, że profilaktyka jest kluczowa, szczególnie dla osób, które wiedzą o swoich genetycznych predyspozycjach. To nie jest genetyczny wyrok, ale raczej sygnał do podjęcia świadomych działań.
Profilaktyka to podstawa: Pierwsze kroki, gdy wiesz o ryzyku
Jeśli w Twojej rodzinie występowały haluksy, nie czekaj, aż problem się pojawi. Zacznij działać już dziś. Podstawą jest dbanie o ogólne zdrowie stóp i całego organizmu. Utrzymanie prawidłowej masy ciała jest absolutnie fundamentalne, ponieważ każdy dodatkowy kilogram to większe obciążenie dla Twoich stóp. Regularna aktywność fizyczna, która wzmacnia mięśnie całego ciała, w tym mięśnie stóp, również jest niezwykle ważna. Pamiętaj, że wczesna interwencja i konsekwentna profilaktyka mogą znacząco opóźnić, a nawet zapobiec rozwojowi haluksów.
Jakie buty wybierać, by nie prowokować deformacji?
Wybór odpowiedniego obuwia to jeden z najważniejszych elementów profilaktyki, zwłaszcza dla osób z genetycznymi predyspozycjami. Oto moje wskazówki:
- Szeroki nosek: Upewnij się, że buty mają wystarczająco dużo miejsca na palce, aby mogły swobodnie się rozłożyć. Unikaj butów zwężających się ku przodowi.
- Niski obcas: Idealnie, obcas powinien mieć maksymalnie 2-3 cm wysokości. Płaskie buty lub te na bardzo niskim obcasie równomiernie rozkładają ciężar ciała na całą stopę.
- Stabilna podeszwa: Wybieraj buty z elastyczną, ale stabilną podeszwą, która zapewnia dobrą amortyzację i wsparcie dla stopy.
- Naturalne materiały: Skóra lub inne oddychające materiały pozwalają stopie oddychać i zapobiegają otarciom.
- Unikaj szpilek i ciasnych butów: Staraj się ograniczać noszenie obuwia, które ściska palce lub nadmiernie obciąża przodostopie. Jeśli musisz je założyć na specjalną okazję, zdejmij je jak najszybciej.
Proste ćwiczenia, które wzmocnią Twoje stopy i opóźnią zmiany
Regularne ćwiczenia wzmacniające mięśnie stóp to doskonały sposób na wzmocnienie ich struktury i zwiększenie odporności na deformacje. Oto kilka prostych ćwiczeń, które możesz wykonywać w domu:
- Chwytanie przedmiotów palcami: Połóż na podłodze małe przedmioty, takie jak kulki, chusteczki czy ołówki, i spróbuj podnosić je palcami stóp. Powtarzaj 10-15 razy na każdą stopę.
- Rozszerzanie palców: Usiądź wygodnie i spróbuj jak najszerzej rozszerzać palce stóp, a następnie je ściągać. Powtarzaj 10-15 razy.
- Rolowanie piłki pod stopą: Użyj małej piłeczki (np. tenisowej) i roluj ją pod stopą, od palców do pięty. To świetnie masuje i rozluźnia mięśnie. Wykonuj przez 2-3 minuty na każdą stopę.
- Unoszenie pięt i palców: Stojąc, naprzemiennie unoś pięty (stając na palcach) i palce (stając na piętach). Powtarzaj 10-15 razy.
Kiedy warto rozważyć wizytę u specjalisty i indywidualne wkładki?
Jeśli masz genetyczne predyspozycje do haluksów, nie wahaj się skonsultować ze specjalistą, takim jak ortopeda lub podolog. Wczesna konsultacja jest niezwykle cenna. Specjalista może ocenić budowę Twojej stopy, zidentyfikować ewentualne nieprawidłowości i zalecić odpowiednie działania profilaktyczne. Jednym z najskuteczniejszych narzędzi w profilaktyce i spowalnianiu postępu deformacji są indywidualne wkładki ortopedyczne. Wykonane na miarę, korygują nieprawidłowe ustawienie stopy, wspierają łuki, prawidłowo rozkładają obciążenia i odciążają przodostopie, co znacząco zmniejsza ryzyko rozwoju haluksów lub spowalnia ich postęp.
Co robić, gdy haluksy już się pojawiły?
Nawet jeśli, mimo profilaktyki, haluksy już się rozwinęły, nie oznacza to, że jesteś bez szans. Szczególnie w przypadku osób z silnymi predyspozycjami genetycznymi, ważne jest szybkie podjęcie działań, aby spowolnić postęp deformacji i złagodzić dolegliwości. Im wcześniej zareagujemy, tym lepsze efekty możemy osiągnąć.
Pierwsze objawy, których nie wolno ignorować u osób z grupy ryzyka
Osoby z grupy ryzyka powinny być szczególnie czujne i zwracać uwagę na pierwsze, często subtelne objawy haluksów. Nie wolno ich ignorować! Należą do nich:
- Ból u podstawy palucha: Często pojawia się podczas chodzenia, zwłaszcza w niewygodnych butach.
- Zaczerwienienie i obrzęk: Okolica stawu śródstopno-palcowego może być tkliwa, zaczerwieniona i lekko opuchnięta.
- Postępujące odchylenie palucha: Zauważalne, choć początkowo niewielkie, odchylenie palucha w stronę pozostałych palców.
- Trudności w doborze obuwia: Buty, które wcześniej były wygodne, nagle zaczynają uwierać w okolicy palucha.
Wczesna interwencja jest kluczowa, aby zapobiec dalszemu postępowi deformacji i związanych z nią dolegliwości.
Metody zachowawcze jak spowolnić postęp deformacji?
Gdy haluksy już się pojawiły, istnieje wiele metod zachowawczych, które mogą pomóc spowolnić postęp deformacji, zmniejszyć ból i poprawić komfort życia. W mojej praktyce często zalecam:
- Aparaty korekcyjne (szyny nocne): Pomagają utrzymać paluch w prawidłowej pozycji podczas snu, zapobiegając jego dalszemu koślawieniu.
- Wkładki ortopedyczne: Indywidualnie dopasowane wkładki wspierają łuki stopy, korygują jej ustawienie i odciążają przodostopie.
- Fizjoterapia: Specjalistyczne ćwiczenia wzmacniające mięśnie stopy, mobilizujące stawy i poprawiające zakres ruchu mogą przynieść znaczną ulgę.
- Odpowiednie obuwie: Konsekwentne noszenie wygodnych butów z szerokimi noskami i na niskim obcasie jest absolutną podstawą.
- Silikonowe separatory i osłony: Mogą chronić bolące miejsce przed otarciami i uciskiem, a także delikatnie korygować ustawienie palców.
Przeczytaj również: Jak pozbyć się haluksów bez operacji? Skuteczne metody i ulga w bólu
Czy leczenie operacyjne to jedyne wyjście w przypadku silnych predyspozycji?
Leczenie operacyjne haluksów jest rozważane zazwyczaj, gdy metody zachowawcze nie przynoszą ulgi, ból jest znaczny, a deformacja postępuje, znacząco utrudniając codzienne funkcjonowanie. Nawet przy silnych predyspozycjach genetycznych, operacja nie jest jedynym i zawsze pierwszym wyjściem. Jest to opcja dla zaawansowanych przypadków, kiedy inne metody zawiodły. Ważne jest, aby decyzję o operacji podjąć po dokładnej konsultacji z ortopedą, który oceni stopień deformacji, dolegliwości i ogólny stan zdrowia pacjenta. Pamiętajmy, że nawet po operacji, odpowiednia profilaktyka i dbałość o stopy są kluczowe, aby zapobiec ewentualnym nawrotom, zwłaszcza u osób z genetycznymi skłonnościami.