Skuteczne leczenie Helicobacter pylori wymaga specjalistycznych leków na receptę i ścisłej współpracy z lekarzem
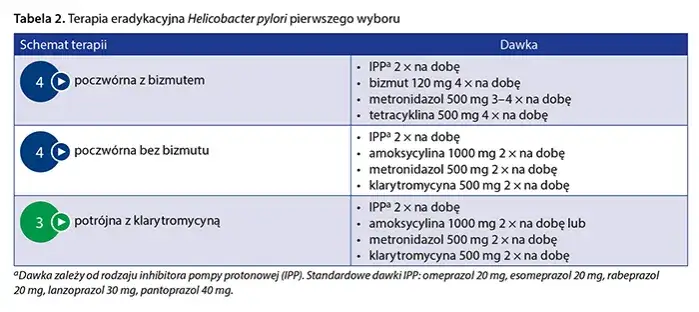
- Leczenie pierwszego wyboru w Polsce to 14-dniowa terapia poczwórna z bizmutem.
- Standardowa kuracja składa się z inhibitora pompy protonowej (IPP), cytrynianu bizmutu oraz dwóch antybiotyków (najczęściej metronidazol i tetracyklina).
- Preparat Pylera to złożony lek na receptę, który ułatwia terapię poczwórną, łącząc bizmut i dwa antybiotyki.
- Nie istnieją leki bez recepty, które byłyby w stanie wyleczyć zakażenie Helicobacter pylori; dostępne są jedynie preparaty łagodzące objawy.
- Probiotyki są zalecane jako terapia wspomagająca, łagodząca skutki uboczne antybiotykoterapii.
- Częste skutki uboczne leczenia to zaburzenia smaku, nudności, biegunka, a także ciemne zabarwienie stolca i moczu, które są normalne.
Leczenie Helicobacter pylori: Dlaczego zawsze pod kontrolą lekarza?
Mit samoleczenia: Czym grozi przyjmowanie leków na własną rękę?
Z mojego doświadczenia wiem, że wielu pacjentów, szukając ulgi w dolegliwościach żołądkowych, próbuje samodzielnie dobierać leki. W przypadku zakażenia Helicobacter pylori jest to jednak prosta droga do niepowodzenia. Skuteczna terapia wymaga nie tylko precyzyjnej diagnozy, ale także odpowiednio dobranych leków na receptę, które działają synergistycznie. Próby samoleczenia, często oparte na niepełnych informacjach lub preparatach bez recepty, mogą prowadzić do nieskuteczności leczenia, a co za tym idzie do rozwoju oporności bakterii na antybiotyki, przewlekłych dolegliwości, a nawet poważniejszych komplikacji zdrowotnych.
Problem narastającej oporności bakterii w Polsce: Dlaczego to takie ważne?
Problem narastającej oporności Helicobacter pylori na antybiotyki to jedno z największych wyzwań współczesnej gastroenterologii. W Polsce, podobnie jak w wielu innych krajach, obserwujemy szczególnie wysoką oporność na klarytromycynę. To właśnie z tego powodu standardowe schematy leczenia uległy zmianie, a terapia potrójna z klarytromycyną, niegdyś powszechna, dziś jest rzadziej rekomendowana jako leczenie pierwszego wyboru. Ten fakt kategorycznie dyskwalifikuje leczenie na własną rękę. Tylko lekarz, bazując na aktualnych wytycznych i znajomości lokalnej epidemiologii oporności, jest w stanie dobrać najskuteczniejszą terapię, minimalizując ryzyko niepowodzenia.
Klucz do sukcesu: Rola trafnej diagnozy przed rozpoczęciem terapii.
Zanim w ogóle pomyślimy o leczeniu, musimy mieć pewność, że to właśnie Helicobacter pylori jest przyczyną naszych dolegliwości. Trafna diagnoza jest absolutnie kluczowa. Bez potwierdzenia obecności bakterii, wdrażanie silnej antybiotykoterapii jest nie tylko niepotrzebne, ale i szkodliwe. Lekarz może zlecić różne testy, takie jak test oddechowy, badanie kału na obecność antygenów H. pylori, czy też biopsję podczas gastroskopii. Dopiero pozytywny wynik jednego z tych badań uprawnia do rozpoczęcia leczenia eradykacyjnego.
Skuteczna kuracja: Poznaj grupy leków na H. pylori
Leczenie zakażenia Helicobacter pylori to zazwyczaj terapia skojarzona, czyli połączenie kilku leków o różnym mechanizmie działania. Pozwala to na zwiększenie skuteczności eradykacji i zmniejszenie ryzyka oporności. Przyjrzyjmy się głównym grupom leków, które są wykorzystywane w tej walce.
Inhibitory pompy protonowej (IPP): Jak wyciszenie produkcji kwasu pomaga zwalczyć bakterię?
Inhibitory pompy protonowej (IPP) odgrywają niezwykle ważną rolę w terapii Helicobacter pylori, choć same nie eliminują bakterii. Ich głównym zadaniem jest silne i długotrwałe hamowanie wydzielania kwasu solnego w żołądku. Dlaczego to takie ważne? Otóż, środowisko o niższym pH (mniej kwaśne) stwarza znacznie lepsze warunki do działania antybiotyków, które są wrażliwe na kwas. Dzięki IPP antybiotyki mogą skuteczniej dotrzeć do bakterii i zniszczyć ją. Są to leki dostępne na receptę, które przyjmuje się zazwyczaj dwa razy dziennie.
- Omeprazol
- Pantoprazol
- Esomeprazol
Antybiotyki: Precyzyjne uderzenie w przyczynę problemu (metronidazol, tetracyklina i inne).
Antybiotyki to bez wątpienia kluczowe składniki każdej terapii eradykacyjnej Helicobacter pylori. Ich zadaniem jest bezpośrednie zwalczanie bakterii. W Polsce, ze względu na wspomnianą już oporność, najczęściej stosuje się połączenie metronidazolu i tetracykliny, zwłaszcza w terapii poczwórnej z bizmutem. Wybór konkretnych antybiotyków zależy od wielu czynników, w tym od lokalnej oporności szczepów, wcześniejszych terapii pacjenta, a w niektórych przypadkach nawet od wyniku antybiogramu.
- Metronidazol
- Tetracyklina
Sole bizmutu: Niedoceniany sojusznik o podwójnym działaniu.
Cytrynian bizmutu to niedoceniany, ale niezwykle skuteczny element terapii. Działa on na dwa sposoby. Po pierwsze, wykazuje bezpośrednie działanie bakteriobójcze wobec Helicobacter pylori, zakłócając jej metabolizm i integralność ściany komórkowej. Po drugie, sole bizmutu tworzą na powierzchni błony śluzowej żołądka warstwę ochronną, która osłania ją przed działaniem kwasu solnego i enzymów trawiennych. To podwójne działanie sprawia, że bizmut jest bardzo cennym składnikiem nowoczesnych schematów leczenia, zwłaszcza w obliczu rosnącej oporności na inne antybiotyki.
Standard leczenia w Polsce: Terapia poczwórna z bizmutem
Zmieniające się realia epidemiologiczne i narastająca oporność bakterii wymuszają na lekarzach ciągłą aktualizację schematów leczenia. W Polsce, zgodnie z najnowszymi wytycznymi, mamy jasne rekomendacje.
Dlaczego 14-dniowa terapia poczwórna to dziś leczenie pierwszego wyboru?
Jak już wspomniałem, rosnąca oporność Helicobacter pylori na klarytromycynę sprawiła, że klasyczna terapia potrójna z tym antybiotykiem straciła na skuteczności. Dlatego też, zgodnie z wytycznymi Polskiego Towarzystwa Gastroenterologii, 14-dniowa terapia poczwórna z bizmutem jest obecnie leczeniem pierwszego wyboru w Polsce. Jest to schemat, który oferuje najwyższą skuteczność eradykacji, szczególnie w regionach o wysokiej oporności na klarytromycynę, co jest niestety naszym polskim problemem. Dłuższy czas trwania (14 dni zamiast 7-10) również przyczynia się do lepszych wyników.
Jak wygląda schemat dawkowania? Przewodnik krok po kroku.
Terapia poczwórna z bizmutem to złożony schemat, który wymaga precyzji i dyscypliny ze strony pacjenta. Oto jego ogólne zasady:
- Inhibitor pompy protonowej (IPP): Zazwyczaj przyjmuje się go dwa razy dziennie, przed posiłkami (np. rano i wieczorem).
- Cytrynian bizmutu: Dawkowanie jest ściśle określone przez lekarza, zazwyczaj kilka razy dziennie.
- Metronidazol: Antybiotyk przyjmowany zazwyczaj dwa lub trzy razy dziennie.
- Tetracyklina: Drugi antybiotyk, również przyjmowany kilka razy dziennie.
Niezwykle ważne jest ścisłe przestrzeganie zaleceń lekarza, zarówno co do dawek, jak i pór przyjmowania leków. Pominięcie dawki lub zbyt wczesne przerwanie kuracji może drastycznie zmniejszyć jej skuteczność i sprzyjać rozwojowi oporności.
Pylera: Gotowe rozwiązanie w jednej kapsułce. Co warto o niej wiedzieć?
Aby ułatwić pacjentom przestrzeganie skomplikowanego schematu terapii poczwórnej, na rynku dostępny jest złożony preparat na receptę o nazwie Pylera. To bardzo wygodne rozwiązanie, ponieważ łączy on w jednej kapsułce trzy kluczowe składniki: cytrynian bizmutu, metronidazol i tetracyklinę. Dzięki temu pacjent przyjmuje mniej tabletek, co znacząco poprawia komfort i adherencję do leczenia. Należy jednak pamiętać, że terapię lekiem Pylera zawsze uzupełnia się osobno przyjmowanym inhibitorem pompy protonowej (np. omeprazolem), zgodnie z zaleceniami lekarza.
Leki na Helicobacter pylori: Co znajdziesz bez recepty?
Wielu pacjentów pyta mnie o leki bez recepty, które mogłyby pomóc w walce z Helicobacter pylori. Muszę być tu bardzo stanowczy nie ma takich leków. Preparaty dostępne w aptece bez recepty mogą jedynie łagodzić objawy, ale nie eliminują bakterii.Leczenie przyczynowe a objawowe: Poznaj kluczową różnicę.
To kluczowa kwestia, którą zawsze podkreślam. Leczenie przyczynowe, czyli eradykacja bakterii Helicobacter pylori, zawsze wymaga leków na receptę i odbywa się pod ścisłą kontrolą lekarza. Ma ono na celu usunięcie źródła problemu. Natomiast leczenie objawowe to nic innego jak łagodzenie dolegliwości, takich jak zgaga, ból brzucha czy niestrawność. Preparaty dostępne bez recepty mogą przynieść tymczasową ulgę, ale nie są w stanie wyeliminować bakterii z organizmu. Ignorowanie tej różnicy prowadzi do złudnego poczucia poprawy i opóźnia właściwe leczenie.
Co naprawdę znajdziesz w aptece? Przegląd preparatów łagodzących dolegliwości.
W aptekach bez recepty znajdą Państwo szereg preparatów, które mogą pomóc w łagodzeniu objawów związanych z zakażeniem Helicobacter pylori, takich jak nadkwasota czy niestrawność. Pamiętajmy jednak, że to tylko "plastry" na objawy, a nie rozwiązanie problemu.
- Inhibitory pompy protonowej w niższych dawkach: Przykłady to Ortanol Max, Controloc Control, Polprazol Max. Zmniejszają one wydzielanie kwasu solnego, co przynosi ulgę w zgadze i bólu.
- Antagoniści receptora H2: Takie jak famotydyna, również zmniejszają produkcję kwasu, choć nieco słabiej niż IPP.
- Środki zobojętniające kwas solny: Preparaty zawierające sole wapnia, magnezu czy glinu, które szybko neutralizują kwas w żołądku, przynosząc natychmiastową ulgę w zgadze.
Podkreślam raz jeszcze: wszystkie te preparaty służą wyłącznie do kontroli symptomów i nie eliminują bakterii Helicobacter pylori. Jeśli podejrzewają Państwo zakażenie, konieczna jest wizyta u lekarza.
Czy zioła i domowe sposoby mogą zastąpić farmakoterapię?
Wielokrotnie spotykam się z pytaniem o skuteczność ziół i domowych sposobów w leczeniu Helicobacter pylori. Moja odpowiedź jest zawsze taka sama: nie, nie są one w stanie wyleczyć zakażenia. Choć niektóre zioła, jak np. lukrecja czy miód manuka, wykazują pewne właściwości przeciwbakteryjne lub osłaniające, ich działanie jest zbyt słabe, aby skutecznie wyeliminować Helicobacter pylori z organizmu. Mogą być one stosowane jedynie jako wsparcie objawowe, np. w łagodzeniu niestrawności, i to zawsze po konsultacji z lekarzem. Nigdy nie powinny zastępować przepisanej farmakoterapii.
Wsparcie w leczeniu: Rola i znaczenie probiotyków
Antybiotykoterapia, choć niezbędna, często wiąże się z nieprzyjemnymi skutkami ubocznymi. Tutaj z pomocą przychodzą probiotyki, które odgrywają ważną rolę wspomagającą.
Jak probiotyki łagodzą skutki uboczne antybiotykoterapii?
Antybiotyki nie rozróżniają "złych" bakterii od "dobrych" niszczą zarówno Helicobacter pylori, jak i pożyteczne bakterie zasiedlające nasz przewód pokarmowy. Skutkiem tego jest często dysbioza, objawiająca się biegunkami, bólami brzucha, wzdęciami czy nudnościami. Suplementacja probiotykami może znacząco łagodzić te skutki uboczne, poprzez odbudowę prawidłowej mikroflory jelitowej. Dzięki temu pacjent czuje się lepiej, co z kolei poprawia jego komfort i, co równie ważne, zwiększa współpracę w leczeniu, zmniejszając ryzyko przedwczesnego przerwania kuracji.
Które szczepy bakteryjne są najlepiej przebadane i najskuteczniejsze?
Nie wszystkie probiotyki działają tak samo. W kontekście terapii Helicobacter pylori, najlepiej przebadane i zalecane jako terapia wspomagająca są konkretne szczepy:
- Lactobacillus (np. Lactobacillus reuteri, Lactobacillus rhamnosus GG)
- Bifidobacterium (np. Bifidobacterium lactis)
- Saccharomyces boulardii (drożdżak o udowodnionym działaniu w zapobieganiu biegunce poantybiotykowej)
Warto zwrócić uwagę na skład probiotyku i wybrać preparat zawierający te właśnie szczepy.
Jak i kiedy przyjmować probiotyk, aby działał najefektywniej?
Aby probiotyk działał najefektywniej, kluczowe jest jego prawidłowe przyjmowanie. Zazwyczaj zaleca się zachowanie co najmniej 2-3 godzin odstępu czasowego od przyjęcia antybiotyku. Dzięki temu probiotyki mają szansę przetrwać i skolonizować jelita, zanim zostaną zniszczone przez antybiotyk. Suplementację probiotykami warto rozpocząć wraz z pierwszym dniem antybiotykoterapii i kontynuować jeszcze przez co najmniej 2-4 tygodnie po jej zakończeniu. Zawsze warto skonsultować się z lekarzem lub farmaceutą, aby dobrać odpowiedni probiotyk i ustalić precyzyjny schemat dawkowania.
Skutki uboczne leczenia: Co jest normą, a co sygnałem alarmowym?
Leczenie Helicobacter pylori, choć skuteczne, nie jest obojętne dla organizmu. Wystąpienie pewnych skutków ubocznych jest dość powszechne i nie powinno od razu budzić paniki. Ważne jest jednak, aby wiedzieć, co jest normalne, a co wymaga natychmiastowej konsultacji z lekarzem.
Najczęstsze dolegliwości: Metaliczny posmak w ustach, nudności i problemy żołądkowe.
Działania niepożądane występują u około połowy pacjentów. Często są one łagodne lub umiarkowane i ustępują po zakończeniu terapii. Do najczęstszych należą:
- Zaburzenia smaku: Wielu pacjentów skarży się na metaliczny posmak w ustach, szczególnie po metronidazolu.
- Nudności i biegunka: Są to typowe objawy związane z antybiotykoterapią, często łagodzone przez probiotyki.
- Bóle brzucha: Mogą wystąpić, ale zazwyczaj są łagodne.
- Bóle głowy i brak apetytu: Również są zgłaszane przez niektórych pacjentów.
Większość z tych objawów jest normalna i nie powinna prowadzić do przerwania leczenia bez konsultacji z lekarzem.
Ciemny stolec i mocz: Czy to powód do paniki?
To jest kwestia, która często niepokoi pacjentów, a jest całkowicie normalna! Chcę Państwa uspokoić: ciemne zabarwienie stolca jest typowym i spodziewanym skutkiem ubocznym przyjmowania preparatów zawierających bizmut. Bizmut reaguje z siarkowodorem w jelitach, tworząc ciemne związki. Podobnie, ciemne zabarwienie moczu jest efektem ubocznym przyjmowania metronidazolu. Obie te zmiany są przejściowe, niegroźne i ustępują po zakończeniu leczenia. Nie ma powodu do paniki.
Kiedy należy bezwzględnie skontaktować się z lekarzem?
Mimo że większość skutków ubocznych jest łagodna, istnieją sytuacje, w których należy bezwzględnie skontaktować się z lekarzem. Należą do nich:
- Nasilone, nieustępujące biegunki, zwłaszcza z krwią lub śluzem.
- Silne, narastające bóle brzucha.
- Wysoka gorączka.
- Pojawienie się nowych, niepokojących objawów, takich jak wysypka, obrzęk twarzy czy trudności w oddychaniu (mogą wskazywać na reakcję alergiczną).
- Bezwzględnie należy unikać spożywania alkoholu w trakcie terapii metronidazolem i kilka dni po niej, ze względu na ryzyko wystąpienia tzw. reakcji disulfiramowej (silne nudności, wymioty, zaczerwienienie twarzy, kołatanie serca).
W razie jakichkolwiek wątpliwości zawsze lepiej skonsultować się z lekarzem lub farmaceutą, niż samodzielnie podejmować decyzje o modyfikacji leczenia.
Przeczytaj również: Czy leki na nadciśnienie powodują tycie? Prawda i skuteczne rady
Po kuracji: Kontrola skuteczności i zapobieganie nawrotom
Zakończenie antybiotykoterapii to nie koniec drogi. Aby upewnić się, że leczenie było skuteczne i bakteria została wyeliminowana, konieczne są dalsze kroki.
Testy kontrolne: Kiedy i jakie badanie wykonać, aby potwierdzić wyleczenie?
Po zakończeniu leczenia eradykacyjnego niezbędne jest wykonanie testów kontrolnych, aby potwierdzić skuteczność eliminacji bakterii Helicobacter pylori. Zazwyczaj testy te wykonuje się nie wcześniej niż 4 tygodnie po zakończeniu antybiotykoterapii i co najmniej 2 tygodnie po odstawieniu inhibitorów pompy protonowej. Najczęściej stosuje się nieinwazyjne metody, takie jak test oddechowy z mocznikiem lub badanie kału na obecność antygenów H. pylori. To lekarz zdecyduje o rodzaju i terminie badania, dostosowując je do indywidualnej sytuacji pacjenta. Bez testu kontrolnego nie mamy pewności, czy leczenie zakończyło się sukcesem.
Dieta i styl życia po eradykacji: Jak zadbać o żołądek na co dzień?
Nawet po skutecznej eradykacji Helicobacter pylori warto zadbać o swój żołądek i wprowadzić pewne zmiany w diecie oraz stylu życia, aby wspierać jego regenerację i zapobiegać ewentualnym nawrotom dolegliwości. Choć nie ma jednej "cudownej" diety, ogólne zasady zdrowego żywienia są zawsze pomocne. Polecam:
- Unikanie ostrych, tłustych i ciężkostrawnych potraw: Mogą podrażniać błonę śluzową żołądka.
- Regularne, mniejsze posiłki: Zamiast trzech obfitych posiłków, lepiej jeść 5-6 mniejszych.
- Ograniczenie kofeiny i alkoholu: Mogą zwiększać wydzielanie kwasu solnego.
- Rzucenie palenia: Palenie tytoniu jest czynnikiem ryzyka wielu chorób układu pokarmowego.
- Radzenie sobie ze stresem: Stres ma duży wpływ na funkcjonowanie układu pokarmowego.
Pamiętajmy, że zdrowy styl życia to najlepsza inwestycja w długoterminowe dobre samopoczucie. Regularne konsultacje z lekarzem i dbałość o siebie to podstawa.