Operacja haluksów: Kiedy jest konieczna i co musisz wiedzieć przed podjęciem decyzji?
- Głównym wskazaniem do operacji jest uporczywy ból, który nie ustępuje po leczeniu zachowawczym i ogranicza codzienne funkcjonowanie.
- Do zabiegu kwalifikuje się również postępująca deformacja stopy, trudności z doborem obuwia oraz przewlekły stan zapalny.
- Kluczowa w diagnostyce jest konsultacja ortopedyczna oraz badanie RTG stóp w obciążeniu, które pozwala ocenić stopień deformacji.
- Współczesna medycyna oferuje różnorodne techniki operacyjne, w tym małoinwazyjną metodę MICA, która skraca czas rekonwalescencji.
- Czas oczekiwania na zabieg na NFZ jest długi (średnio 372 dni), natomiast prywatnie zabieg kosztuje od 4 500 do 9 700 zł za jedną stopę.
- Rekonwalescencja po zabiegu, w zależności od metody, trwa od kilku tygodni do kilku miesięcy i wymaga rehabilitacji.
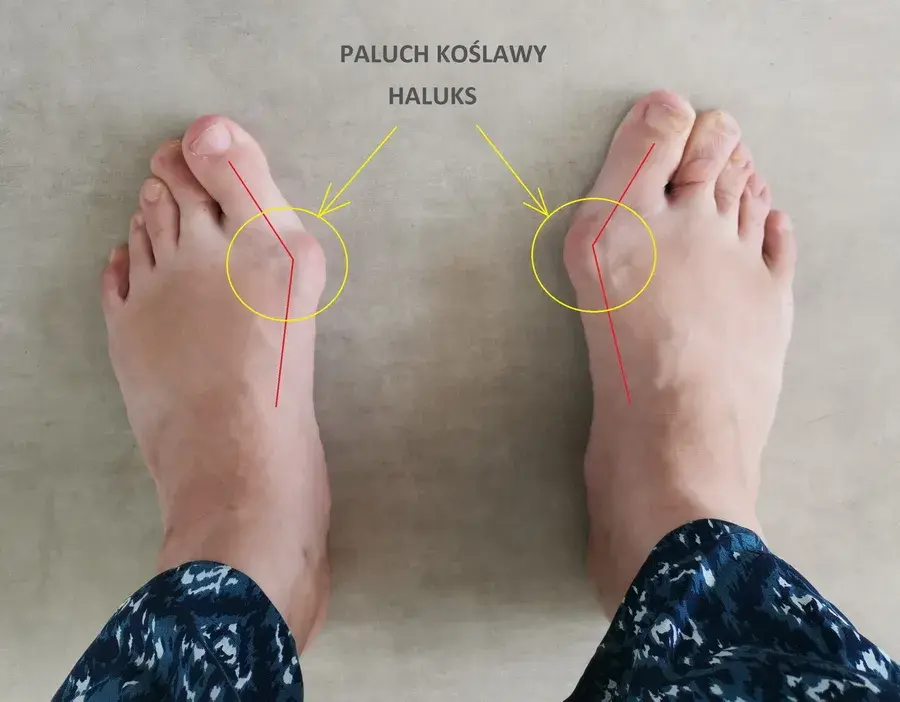
Haluks: czy to tylko problem estetyczny? Rozpoznaj sygnały ostrzegawcze
Czym jest haluks i dlaczego nie wolno go ignorować?
Haluks, czyli paluch koślawy (łac. hallux valgus), to znacznie więcej niż tylko defekt kosmetyczny. To postępująca deformacja stopy, która polega na odchyleniu palucha w kierunku pozostałych palców, jednocześnie powodując wysunięcie głowy pierwszej kości śródstopia na zewnątrz. Z czasem, jeśli problem jest ignorowany, może prowadzić do poważnych dolegliwości bólowych, stanów zapalnych, a nawet zmian zwyrodnieniowych w stawie. Co istotne, u dorosłych metody zachowawcze nie są w stanie cofnąć już istniejących zmian kostnych, dlatego tak ważne jest, aby nie bagatelizować pierwszych objawów.
Ból, zaczerwienienie, dyskomfort: kiedy objawy powinny cię zaniepokoić?
Istnieje szereg sygnałów, które powinny skłonić Cię do wizyty u specjalisty. Z mojego doświadczenia wiem, że pacjenci często zgłaszają następujące objawy:
- Uporczywy ból w okolicy stawu śródstopno-paliczkowego palucha, często nasilający się podczas chodzenia lub noszenia obuwia.
- Zaczerwienienie i obrzęk wokół stawu, świadczące o toczącym się stanie zapalnym.
- Uczucie pieczenia lub mrowienia w okolicy palucha.
- Sztywność palucha, która ogranicza jego ruchomość i utrudnia normalne zginanie.
- Powstawanie bolesnych modzeli lub odcisków na podeszwie stopy, szczególnie pod głową drugiej kości śródstopia, co jest konsekwencją nieprawidłowego rozkładu ciężaru.
Te sygnały wyraźnie wskazują na postępujący proces chorobowy i nie należy ich lekceważyć.
Problem z butami? Sprawdź, czy poszerzenie przodostopia to wina haluksa
Jednym z najbardziej uciążliwych i często pierwszych zauważalnych objawów haluksa jest wpływ na komfort noszenia obuwia. Pacjenci często skarżą się na trudności z dopasowaniem standardowych butów, konieczność kupowania obuwia o jeden, a nawet dwa rozmiary większego lub wybieranie modeli z bardzo szerokim przodostopiem. Deformacja powoduje poszerzenie przodostopia, co sprawia, że tradycyjne buty stają się za ciasne, uciskają i powodują ból. To wyraźny sygnał, że deformacja postępuje i wpływa na Twoje codzienne funkcjonowanie.
Zanim zdecydujesz się na operację: co musisz wiedzieć o leczeniu zachowawczym?
Wkładki, separatory, szyny: czy to naprawdę działa?
Zanim rozważymy leczenie operacyjne, zawsze staramy się wyczerpać możliwości leczenia zachowawczego. Jego celem jest spowolnienie postępu deformacji i złagodzenie bólu, choć, jak już wspomniałem, nie jest ono w stanie cofnąć zmian kostnych. Do podstawowych metod należą:
- Wygodne obuwie z szerokim noskiem: To podstawa. Unikanie butów na wysokim obcasie i z wąskimi czubkami jest kluczowe, aby nie pogarszać ucisku na paluch.
- Indywidualne wkładki ortopedyczne: Projektowane na miarę, pomagają skorygować biomechanikę stopy, odciążyć przodostopie i poprawić rozkład nacisków. Są bardzo skuteczne w łagodzeniu bólu.
- Separatory międzypalcowe: Małe silikonowe kliny umieszczane między paluchem a drugim palcem, mające na celu utrzymanie palucha w bardziej prawidłowej pozycji i zmniejszenie ucisku.
- Szyny korekcyjne: Najczęściej stosowane na noc, mają za zadanie delikatnie odciągać paluch na zewnątrz, zapobiegając pogłębianiu się deformacji. Ich skuteczność w cofaniu zmian jest jednak ograniczona.
Rola fizjoterapii: jakie ćwiczenia mogą spowolnić postęp deformacji?
Fizjoterapia odgrywa niezwykle ważną rolę w leczeniu haluksów, zwłaszcza w początkowych stadiach. Odpowiednio dobrane ćwiczenia mogą wzmocnić mięśnie krótkie stopy, poprawić jej stabilność i elastyczność. W ramach fizjoterapii stosuje się m.in. terapię manualną, ćwiczenia propriocepcji (czucia głębokiego), kinesiotaping, a także naukę prawidłowego wzorca chodu. Moim celem jest zawsze nauczenie pacjenta, jak aktywnie pracować ze swoją stopą, aby spowolnić postęp deformacji i zmniejszyć dolegliwości bólowe.
Granice metod nieinwazyjnych: kiedy leczenie zachowawcze to już za mało?
Leczenie zachowawcze jest cenne, ale ma swoje granice. Decyzja o operacji jest rozważana, gdy wszystkie dostępne metody nieinwazyjne nie przynoszą już ulgi. Oznacza to, że ból i deformacja nadal postępują, a jakość życia pacjenta jest znacząco obniżona. Jeśli pomimo noszenia wkładek, specjalnego obuwia i regularnej fizjoterapii, ból jest nadal silny, a codzienne funkcjonowanie staje się wyzwaniem, to znak, że nadszedł czas na poważne rozważenie interwencji chirurgicznej.
Operacja haluksów: kiedy lekarz kwalifikuje do zabiegu? Konkretne wskazania
Uporczywy ból jako główny argument: jak ocenić, czy twój ból kwalifikuje do operacji?
Uporczywy ból jest bez wątpienia głównym i często decydującym argumentem za operacją. Nie chodzi tu o sporadyczne, lekkie dolegliwości, ale o ból, który znacząco ogranicza Twoją codzienną aktywność chodzenie, stanie, a nawet spokojny sen. Jeśli ból nie ustępuje po zastosowaniu leczenia zachowawczego, jest przewlekły i utrudnia Ci wykonywanie podstawowych czynności, to jest to silne wskazanie do zabiegu. Chociaż ból jest subiektywny, jego obiektywne konsekwencje dla pacjenta, takie jak niemożność pracy czy rezygnacja z ulubionych aktywności, są dla mnie kluczowe w procesie kwalifikacji.
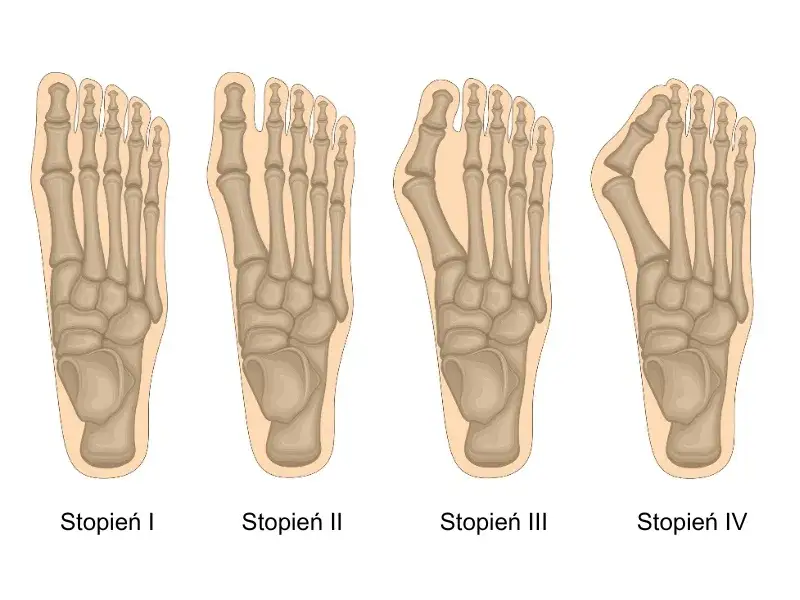
Gdy deformacja postępuje: widoczne zmiany w stopie, które są sygnałem do działania
Postępująca deformacja stopy, widoczna gołym okiem, to kolejne ważne wskazanie. Jeśli zauważasz, że paluch coraz bardziej nachodzi na drugi palec, a przodostopie staje się coraz szersze, to sygnał, że problem się pogłębia. Trudności w dopasowaniu obuwia, o których już wspominałem, są bezpośrednią konsekwencją tych zmian. Dodatkowo, pojawiające się bolesne modzele, nagniotki czy otarcia na skórze, wynikające z nieprawidłowego ułożenia palców, również świadczą o konieczności interwencji.
Ograniczenia w codziennym życiu: kiedy haluks uniemożliwia chodzenie i aktywność fizyczną
Haluks może drastycznie obniżyć jakość życia. Jeśli deformacja i ból uniemożliwiają Ci normalne funkcjonowanie wykonywanie pracy, uprawianie sportu, a nawet swobodne poruszanie się po domu to jest to moment, w którym wielu pacjentów podejmuje decyzję o operacji. Moim celem jako lekarza jest przywrócenie pacjentom możliwości cieszenia się pełnią życia bez bólu i ograniczeń, dlatego tak dużą wagę przykładam do oceny wpływu haluksa na codzienne funkcjonowanie.
Przewlekły stan zapalny i ryzyko powikłań: dlaczego nie warto dłużej czekać?
Przewlekły stan zapalny i obrzęk w okolicy stawu śródstopno-paliczkowego są nie tylko bolesne, ale mogą prowadzić do poważniejszych konsekwencji. Długotrwałe ignorowanie haluksa zwiększa ryzyko powikłań, takich jak uszkodzenia innych stawów stopy (np. metatarsalgia), nerwobóle, a nawet zmiany zwyrodnieniowe. Odkładanie zabiegu może sprawić, że deformacja stanie się trudniejsza do skorygowania, a proces rekonwalescencji będzie dłuższy i bardziej skomplikowany. Dlatego tak ważne jest, aby nie czekać, aż problem stanie się naprawdę poważny.
Droga do operacji: kwalifikacja u ortopedy krok po kroku
Pierwsza wizyta: jak przygotować się do konsultacji i o co pytać lekarza?
Pierwsza konsultacja ortopedyczna to kluczowy moment. Aby jak najlepiej się do niej przygotować, warto zabrać ze sobą wszelką dostępną dokumentację medyczną wcześniejsze zdjęcia RTG, opisy wizyt u innych specjalistów. Przygotuj sobie listę objawów, które Cię niepokoją, oraz pytań, które chcesz zadać. Podczas wizyty lekarz przeprowadzi dokładne badanie fizykalne stopy, oceni stopień deformacji, ruchomość stawu, lokalizację bólu oraz sprawdzi, czy nie występują inne towarzyszące schorzenia. To moment na otwartą rozmowę o Twoich oczekiwaniach i obawach.
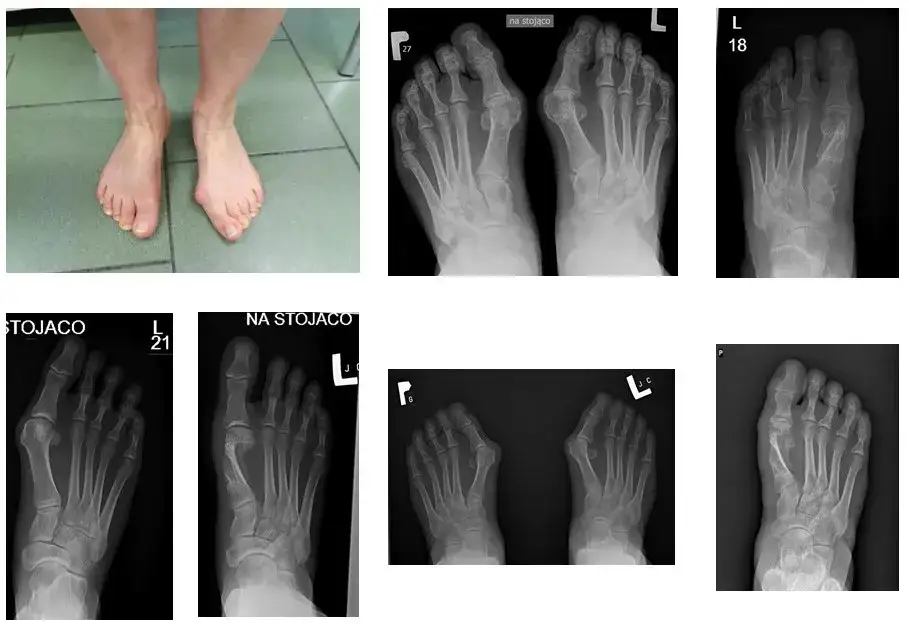
Badanie RTG na stojąco: dlaczego to kluczowy element diagnostyki?
Badanie RTG stóp jest absolutnie niezbędne w diagnostyce haluksów. Co ważne, powinno być wykonane w obciążeniu, czyli na stojąco, w projekcji grzbietowo-podeszwowej i bocznej. Dlaczego? Tylko w takiej pozycji, gdy stopa jest obciążona ciężarem ciała, możemy realnie ocenić stopień deformacji. Zdjęcia wykonane na leżąco mogą nie oddawać pełnego obrazu problemu, ponieważ kości w stopie układają się inaczej pod wpływem nacisku. To badanie dostarcza mi precyzyjnych informacji o strukturze kostnej i pozwala zaplanować optymalną strategię leczenia.
Analiza kątów deformacji: co lekarz widzi na zdjęciu rentgenowskim?
Na zdjęciach rentgenowskich oceniam szereg parametrów, które są kluczowe dla postawienia diagnozy i wyboru metody operacyjnej. Najważniejsze z nich to kąt koślawości palucha (HVA hallux valgus angle) oraz kąt międzypalcowy (IMA intermetatarsal angle). HVA mierzy stopień odchylenia palucha od osi stopy, natomiast IMA wskazuje na rozchylenie pierwszej i drugiej kości śródstopia. Analiza tych kątów, w połączeniu z oceną stanu stawu śródstopno-paliczkowego i ewentualnych zmian zwyrodnieniowych, pozwala mi precyzyjnie dobrać technikę operacyjną, która będzie najbardziej efektywna w Twoim przypadku.
Nowoczesne metody operacji haluksów: co oferuje medycyna?
Osteotomia Chevron, Scarf, MICA: czym różnią się najpopularniejsze techniki?
Współczesna ortopedia oferuje wiele zaawansowanych technik operacyjnych, które pozwalają na skuteczną korekcję haluksów. Wybór metody zależy od stopnia deformacji i indywidualnych potrzeb pacjenta. Oto najpopularniejsze z nich:
- Metoda Chevron/Scarf: To osteotomie, czyli precyzyjne przecięcia kości śródstopia. Metoda Chevron jest stosowana głównie w łagodnych i umiarkowanych deformacjach, polegająca na nacięciu głowy pierwszej kości śródstopia. Metoda Scarf, bardziej zaawansowana, pozwala na korekcję w trzech płaszczyznach i jest wybierana w przypadkach umiarkowanych i zaawansowanych.
- Metoda MICA (Minimally Invasive Chevron-Akin): To technika małoinwazyjna, przezskórna. Wykonuje się ją przez niewielkie nacięcia, co minimalizuje uraz tkanek miękkich. Jest to jedna z najnowocześniejszych metod, ceniona za krótszy czas rekonwalescencji i mniejszy ból pooperacyjny.
- Metoda Lapidusa: Stosowana w zaawansowanych deformacjach, szczególnie gdy występuje nadmierna ruchomość w stawie klinowato-śródstopnym. Polega na usztywnieniu tego stawu, co stabilizuje przodostopie.
- Osteotomia Akina: Często wykonywana jako zabieg uzupełniający. Polega na korekcji ustawienia samego paliczka palucha, co pozwala na precyzyjne dopasowanie osi palca.
Chirurgia małoinwazyjna (MICA): mniejszy ból i szybszy powrót do sprawności?
Metoda MICA to prawdziwy przełom w chirurgii haluksów. Dzięki temu, że zabieg wykonuje się przez bardzo małe nacięcia (kilka milimetrów) i bez otwierania stawu, uraz tkanek jest minimalny. To przekłada się na znacznie mniejszy ból pooperacyjny i, co najważniejsze dla pacjentów, szybszą rekonwalescencję. Po operacji MICA pacjenci mogą obciążać operowaną stopę niemal od razu, chodząc w specjalnym bucie. To pozwala na wcześniejszy powrót do codziennych aktywności i skraca ogólny czas rekonwalescencji, co jest ogromną zaletą w porównaniu do tradycyjnych metod.
Od czego zależy wybór metody operacyjnej w twoim przypadku?
Wybór metody operacyjnej nigdy nie jest przypadkowy. Zawsze jest to indywidualna decyzja, którą podejmuję wspólnie z pacjentem, po dokładnej analizie wszystkich czynników. Decydujący wpływ mają: stopień deformacji (oceniany na RTG), stan stawów, wiek pacjenta, jego poziom aktywności fizycznej oraz ogólny stan zdrowia. Na podstawie tych danych oraz oceny kątów HVA i IMA na zdjęciach rentgenowskich, jestem w stanie zaproponować najbardziej odpowiednią i skuteczną technikę, która zapewni najlepsze i najtrwalsze rezultaty.
Decyzja podjęta: realia rekonwalescencji i życia po operacji
Pierwsze tygodnie po zabiegu: specjalny but, kule i rehabilitacja
Bezpośredni okres po operacji to czas, który wymaga cierpliwości i ścisłego przestrzegania zaleceń. W zależności od zastosowanej metody, pacjent może chodzić w specjalnym bucie odciążającym (np. po MICA) lub z pomocą kul. Kluczowe jest utrzymywanie operowanej kończyny w elewacji, czyli uniesionej powyżej poziomu serca, co pomaga zmniejszyć obrzęk i ból. Wczesna rehabilitacja, często rozpoczynająca się już w pierwszych dniach po zabiegu, jest niezwykle ważna. Jej celem jest przywrócenie ruchomości stawu, wzmocnienie mięśni i nauka prawidłowego obciążania stopy.
Jak długo trwa powrót do pełnej sprawności i ulubionych butów?
Czas powrotu do pełnej sprawności jest kwestią indywidualną i zależy od wielu czynników, w tym od zastosowanej metody operacyjnej i zaangażowania pacjenta w rehabilitację. Zazwyczaj powrót do normalnego obuwia następuje po 4-6 tygodniach. Pełna aktywność, w tym sportowa, jest możliwa po około 3-6 miesiącach. Ważne jest, aby pamiętać, że pełne gojenie się kości trwa dłużej, a ostateczny efekt operacji stabilizuje się przez wiele miesięcy. Moim zdaniem, kluczem do sukcesu jest konsekwencja i cierpliwość w procesie rekonwalescencji.
Potencjalne ryzyko i powikłania: o czym musisz wiedzieć?
Jak każda interwencja chirurgiczna, operacja haluksów wiąże się z pewnym, choć niewielkim, ryzykiem powikłań. Zawsze szczegółowo omawiam je z pacjentem przed zabiegiem. Mogą to być m.in. infekcje, obrzęki, zaburzenia czucia w okolicy operowanej, a w rzadkich przypadkach nawrót deformacji. Dzięki nowoczesnym technikom i rygorystycznym standardom higieny, ryzyko to jest minimalizowane. Ważne jest, abyś miał świadomość tych możliwości, ale jednocześnie pamiętał, że poważne powikłania są rzadkością, a korzyści z udanej operacji zazwyczaj znacznie przewyższają potencjalne ryzyko.
NFZ czy prywatnie? Koszty, czas i standardy leczenia
Operacja w ramach NFZ: ile realnie czeka się na zabieg w Polsce?
Operacja haluksów w ramach Narodowego Funduszu Zdrowia jest w pełni refundowana, co dla wielu pacjentów jest kluczową informacją. Niestety, wiąże się to z długim czasem oczekiwania. Według danych, średni czas oczekiwania na zabieg w Polsce wynosi około 372 dni. W niektórych województwach kolejki mogą być znacznie dłuższe, przekraczając nawet 700 dni. Są jednak regiony, gdzie czas oczekiwania jest krótszy, na przykład w województwie podlaskim, gdzie wynosi około 68 dni. Planując zabieg na NFZ, warto sprawdzić aktualne statystyki dla swojego regionu.
Koszty leczenia prywatnego: co składa się na cenę operacji haluksa?
Decydując się na leczenie prywatne, należy liczyć się z kosztami, ale zyskujemy znacznie krótszy czas oczekiwania i często większą elastyczność w wyborze terminu. Cena operacji jednej stopy w prywatnej klinice waha się zazwyczaj od 4 500 zł do 9 700 zł. Średni koszt, z jakim spotykam się w praktyce, to około 6 000 - 8 000 zł. Na ostateczną cenę wpływa wiele czynników, takich jak renoma kliniki, miasto, doświadczenie chirurga, a także zastosowana metoda operacyjna i rodzaj użytych implantów. Należy pamiętać, że do tej kwoty trzeba doliczyć koszt wstępnych konsultacji i badań diagnostycznych.
Przeczytaj również: Haluksy: Apteczne sposoby na ból i korekcję. Co wybrać?
Jak podjąć najlepszą dla siebie decyzję finansową i logistyczną?
Podjęcie decyzji o wyborze między leczeniem na NFZ a prywatnym to kwestia indywidualna, która wymaga rozważenia Twoich priorytetów. Jeśli kluczowy jest dla Ciebie brak kosztów, a jesteś w stanie zaakceptować dłuższy czas oczekiwania, opcja NFZ może być dla Ciebie odpowiednia. Jeśli natomiast zależy Ci na szybkim terminie zabiegu, skróceniu czasu bólu i powrocie do aktywności, a budżet na to pozwala, leczenie prywatne będzie lepszym wyborem. Zawsze zachęcam pacjentów do rozmowy o tych kwestiach, aby mogli podjąć świadomą i najlepszą dla siebie decyzję, zarówno pod względem finansowym, jak i logistycznym.