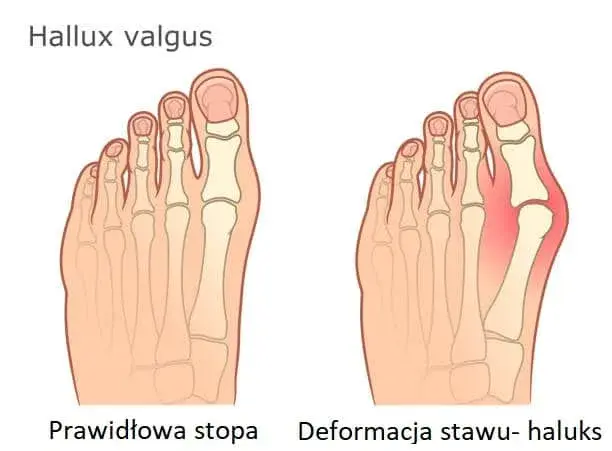
Rozważasz operację haluksów z powodu uporczywego bólu i dyskomfortu, które utrudniają codzienne funkcjonowanie? Ten artykuł został stworzony, aby rozwiać Twoje wątpliwości i pomóc Ci podjąć świadomą decyzję. Przedstawię Ci kompleksowe informacje na temat wskazań do zabiegu, dostępnych metod operacyjnych, przebiegu rekonwalescencji, potencjalnych ryzyk oraz kosztów, zarówno w ramach NFZ, jak i prywatnie.
Operacja haluksa: Kiedy warto podjąć decyzję o zabiegu i czego się spodziewać?
- Operacja jest rozważana, gdy leczenie zachowawcze jest nieskuteczne, a pacjent odczuwa silny ból lub deformacja postępuje.
- Istnieje wiele metod operacyjnych (np. Chevron, Scarf, MICA), dobieranych indywidualnie do stopnia i rodzaju deformacji.
- Rekonwalescencja trwa od 3 do 6 miesięcy, wymaga noszenia buta ortopedycznego przez 6 tygodni i intensywnej fizjoterapii.
- Zabieg jest refundowany przez NFZ (długie oczekiwanie) lub dostępny prywatnie (koszt 4 000 - 10 000 zł za stopę).
- Ryzyko powikłań obejmuje infekcje, ból, sztywność palucha czy nawrót deformacji, zwłaszcza przy niestosowaniu się do zaleceń.
- Podjęcie świadomej decyzji wymaga konsultacji z ortopedą i zbilansowania korzyści z potencjalnym ryzykiem.

Haluksy: Kiedy operacja to jedyne słuszne wyjście?
Dla wielu osób, które zmagają się z haluksami, operacja staje się ostatecznością, gdy inne metody leczenia zawiodły. Z mojego doświadczenia wynika, że decyzja o zabiegu nie jest nigdy łatwa i zawsze powinna być podyktowana znaczącym nasileniem bólu oraz stopniem deformacji, które w sposób wyraźny wpływają na jakość życia pacjenta.
Gdy każdy krok sprawia ból: Czerwone flagi, których nie możesz ignorować
Wskazania do operacji haluksów są dość precyzyjne i zawsze opierają się na kompleksowej ocenie stanu pacjenta. Przede wszystkim, jeśli odczuwasz silny ból, który nie ustępuje pomimo stosowania leczenia zachowawczego, to jest to jeden z głównych sygnałów. Trudności w chodzeniu, zwłaszcza te, które uniemożliwiają wykonywanie codziennych czynności lub noszenie standardowego obuwia, również są kluczowe. Nie można ignorować również postępującej deformacji, która prowadzi do innych problemów ze stopą, takich jak palce młotkowate czy modzele. Ortopeda oceni stopień zaawansowania deformacji, często posługując się czterostopniową skalą Manchester, aby precyzyjnie określić, czy operacja jest już konieczna.- Uporczywy i silny ból: Ból, który nie reaguje na leczenie zachowawcze i znacząco obniża komfort życia.
- Trudności w chodzeniu: Ograniczenia w poruszaniu się, niemożność noszenia zwykłego obuwia.
- Postępująca deformacja: Widoczne pogarszanie się stanu stopy, prowadzące do innych schorzeń, np. palców młotkowatych.
- Nieskuteczność leczenia zachowawczego: Brak poprawy lub dalsze pogarszanie się stanu mimo stosowania wkładek, rehabilitacji czy odpowiedniego obuwia.
Leczenie zachowawcze zawiodło? Zrozum, dlaczego wkładki i ćwiczenia czasem nie wystarczą
Leczenie zachowawcze, obejmujące wkładki ortopedyczne, rehabilitację, specjalistyczne obuwie czy ćwiczenia, jest zawsze pierwszą linią obrony w walce z haluksami. Niestety, w zaawansowanych przypadkach, gdy deformacja jest już znaczna, metody te mogą jedynie spowalniać jej postęp, ale nie są w stanie cofnąć istniejących zmian. Dalsze, uporczywe stosowanie wyłącznie leczenia zachowawczego w obliczu postępującej deformacji może prowadzić do nieodwracalnego zniszczenia stawu, co w konsekwencji pogorszy stan stopy i ograniczy możliwości skutecznego leczenia w przyszłości. W takich sytuacjach operacja staje się jedyną realną opcją przywrócenia prawidłowej biomechaniki stopy.Jak ortopeda ocenia, czy kwalifikujesz się do zabiegu? Kryteria decyzji
Decyzja o operacji haluksa jest zawsze podejmowana indywidualnie i opiera się na kompleksowej ocenie pacjenta. Ortopeda bierze pod uwagę nie tylko stopień zaawansowania deformacji, często mierząc kąty na zdjęciach RTG i posługując się skalą Manchester, ale także nasilenie objawów, takich jak ból czy trudności w chodzeniu. Kluczowa jest również historia leczenia zachowawczego i jego nieskuteczność. Lekarz ocenia ogólny stan zdrowia pacjenta, jego oczekiwania oraz potencjalne ryzyko związane z zabiegiem. Moim zadaniem jako eksperta jest zawsze przedstawienie pełnego obrazu sytuacji, aby pacjent mógł podjąć świadomą i przemyślaną decyzję.
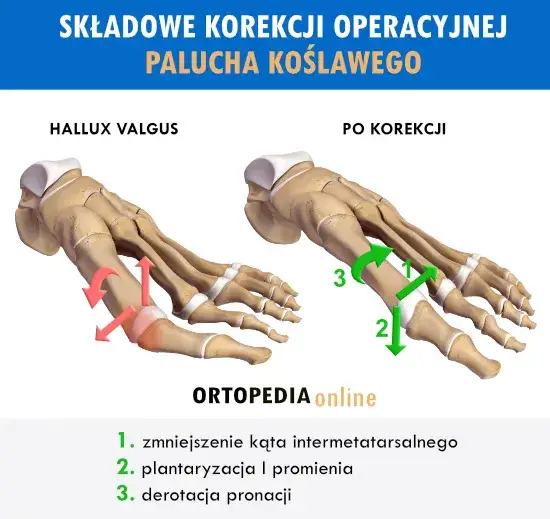
Operacja haluksa: Jakie metody leczenia masz do wyboru?
Współczesna ortopedia oferuje wiele technik operacyjnych w leczeniu haluksów, a ich liczba przekracza sto. To pokazuje, jak złożonym problemem jest deformacja stopy i jak ważne jest indywidualne podejście. Wybór odpowiedniej metody jest kluczowy dla sukcesu zabiegu i zależy od wielu czynników, w tym od stopnia i rodzaju deformacji, a także od doświadczenia i preferencji chirurga.
Klasyczne i sprawdzone techniki: Na czym polegają metody Scarf i Chevron?
Do klasycznych i najczęściej stosowanych metod operacyjnych należy osteotomia metodą Chevrona. Jest ona zazwyczaj wykorzystywana przy mniejszych i umiarkowanych deformacjach. Polega na przecięciu kości śródstopia w kształcie litery "V" i przesunięciu jej w celu korekcji osi palucha. To skuteczna technika, która pozwala na stabilizację odłamów kostnych za pomocą śrubek lub drutów.
W przypadku deformacji umiarkowanych i ciężkich często stosuje się metodę Scarf. W tej technice wykonuje się cięcie kości śródstopia w kształcie litery "Z", co pozwala na większą korekcję i stabilizację. Obie metody, zarówno Chevron, jak i Scarf, są bardzo skuteczne w przywracaniu prawidłowej anatomii stopy. Nierzadko uzupełnia się je o osteotomię Akina, która polega na korekcji kości paliczka palucha, co dodatkowo poprawia oś palca.
Przyszłość ortopedii już dziś: Czym jest małoinwazyjna metoda MICA i dla kogo jest przeznaczona?
W ostatnich latach coraz większą popularność zdobywa małoinwazyjna metoda MICA (Minimally Invasive Chevron-Akin). Jej główną zaletą są mniejsze nacięcia skóry, co potencjalnie przekłada się na mniejszy ból pooperacyjny, lepszy efekt kosmetyczny i szybszą rekonwalescencję. Zabieg MICA wykonywany jest przez niewielkie otwory za pomocą specjalistycznych narzędzi, pod kontrolą rentgenowską. Jest to jednak technika wymagająca od chirurga dużego doświadczenia i precyzji, co sprawia, że jest zazwyczaj droższa. Metoda MICA jest przeznaczona dla pacjentów z odpowiednimi wskazaniami, którzy cenią sobie krótszy czas powrotu do sprawności i mniejszą inwazyjność, ale należy pamiętać, że nie każdy przypadek kwalifikuje się do tego typu zabiegu.
Jedna operacja, wiele możliwości: Jak chirurg dobiera idealną metodę do Twojej stopy?
Wybór metody operacyjnej to zawsze złożony proces, który wymaga od chirurga dużej wiedzy i doświadczenia. Decyzja ta zależy od wielu czynników, takich jak stopień i rodzaj deformacji (np. kąt haluksa, rotacja palucha), stan kości i stawów, wiek pacjenta, jego poziom aktywności fizycznej, a także ogólny stan zdrowia. Niezwykle ważna jest szczegółowa diagnostyka, w tym przede wszystkim zdjęcia rentgenowskie stopy w obciążeniu. Jako ortopeda zawsze podkreślam, że kluczowa jest otwarta rozmowa z lekarzem, podczas której można omówić wszystkie dostępne opcje i wybrać tę, która najlepiej odpowiada indywidualnym potrzebom i oczekiwaniom pacjenta.
Rekonwalescencja po operacji haluksa: Co Cię czeka dzień po dniu?
Operacja to dopiero początek drogi do pełnej sprawności. Rekonwalescencja po zabiegu haluksa jest etapem kluczowym i, co ważne, długotrwałym. Od jej przebiegu i Twojego zaangażowania zależy ostateczny sukces operacji. Należy uzbroić się w cierpliwość i ściśle przestrzegać zaleceń lekarza oraz fizjoterapeuty.
Pierwsze 6 tygodni: Życie z butem ortopedycznym i kulami praktyczne porady
Pierwsze 6 tygodni po operacji to okres, w którym Twoja stopa wymaga szczególnej troski i ochrony. Kluczowe jest odciążanie przodostopia, co oznacza, że będziesz poruszać się o kulach i nosić specjalny but ortopedyczny, tzw. but Barouka. Ten but ma sztywną podeszwę i przenosi obciążenie na piętę, chroniąc operowaną część stopy. W tym czasie ważne jest również, aby unikać długotrwałego stania i jak najczęściej układać stopę w pozycji uniesionej (elewacja), co pomaga zmniejszyć obrzęk. Pamiętaj o regularnej zmianie opatrunków i dbaniu o higienę rany, aby zapobiec infekcjom.
- Odciążanie przodostopia: Poruszaj się o kulach, stawiając ciężar na pięcie.
- Noszenie buta Barouka: Specjalny but ortopedyczny jest niezbędny do ochrony stopy.
- Elewacja stopy: Często unoś stopę powyżej poziomu serca, aby zmniejszyć obrzęk.
- Higiena rany: Regularnie zmieniaj opatrunki i dbaj o czystość operowanego miejsca.
- Unikanie długotrwałego stania: Ogranicz obciążanie stopy do minimum.
Kiedy wreszcie staniesz pewnie na nogi? Kluczowe etapy powrotu do sprawności
Po upływie około 6 tygodni, po kontrolnym zdjęciu RTG, które potwierdzi zrost kostny, możesz stopniowo zacząć wracać do normalnego obuwia i pełnego obciążania stopy. Jest to moment, w którym rozpoczyna się bardziej intensywna faza rehabilitacji. Pełny powrót do sprawności, w zależności od metody operacyjnej i indywidualnych predyspozycji, zazwyczaj trwa od 3 do 6 miesięcy. W tym czasie będziesz stopniowo odzyskiwać pełną ruchomość i siłę w stopie, przygotowując ją do normalnego funkcjonowania.
Rola fizjoterapii jest kluczowa: Dlaczego bez niej efekt operacji może być nietrwały?
Chciałbym mocno podkreślić, że rehabilitacja pod okiem doświadczonego fizjoterapeuty jest absolutnie kluczowa dla trwałości efektów operacji. Bez niej, nawet najlepiej przeprowadzony zabieg może nie przynieść oczekiwanych rezultatów. Fizjoterapia ma na celu nie tylko przywrócenie pełnej ruchomości stawu palucha, ale także wzmocnienie mięśni stopy i łydki, naukę prawidłowego wzorca chodu oraz zapobieganie powikłaniom, takim jak sztywność czy nawrót deformacji. To właśnie dzięki regularnym ćwiczeniom i profesjonalnemu wsparciu możesz cieszyć się długotrwałymi efektami i minimalizować ryzyko ponownych problemów.
Jak długo potrwa L4 i kiedy realnie wrócisz do pracy, a kiedy do sportu?
Czas trwania zwolnienia lekarskiego (L4) po operacji haluksa jest kwestią indywidualną, ale zazwyczaj wynosi od 6 tygodni do nawet 3-4 miesięcy. Zależy to przede wszystkim od charakteru wykonywanej pracy. Osoby pracujące w pozycji siedzącej mogą wrócić do obowiązków wcześniej, często już po 6-8 tygodniach, natomiast te, których praca wymaga długotrwałego stania, chodzenia czy dźwigania, będą potrzebowały znacznie więcej czasu. Powrót do aktywności sportowej to jeszcze dłuższa perspektywa zazwyczaj jest to możliwe po pełnym wzmocnieniu stopy i uzyskaniu zgody fizjoterapeuty oraz lekarza, co często następuje po 4-6 miesiącach od zabiegu.
NFZ czy prywatnie: Analiza kosztów i czasu oczekiwania
Decyzja o operacji haluksa często wiąże się z dylematem: czy poddać się zabiegowi w ramach Narodowego Funduszu Zdrowia, czy wybrać leczenie prywatne? To ważne pytanie, ponieważ różnice w kosztach, czasie oczekiwania i standardach opieki mogą znacząco wpłynąć na Twoje doświadczenie i ostateczny wynik leczenia.
Operacja haluksa na NFZ: Dla kogo jest dostępna i jak długo trzeba czekać?
Operacja haluksów jest zabiegiem refundowanym przez Narodowy Fundusz Zdrowia, co oznacza, że możesz poddać się jej bezpłatnie, jeśli istnieją wyraźne wskazania medyczne. Do takich wskazań zalicza się silny ból, problemy z poruszaniem się oraz postępująca deformacja. Niestety, główną wadą leczenia w ramach NFZ jest bardzo długi czas oczekiwania na zabieg, który w wielu placówkach może wynosić nawet kilka lat. Dla osób odczuwających silny dyskomfort i ból, tak długie oczekiwanie może być niezwykle uciążliwe i prowadzić do dalszego pogorszenia stanu stopy.
Prywatna klinika: ile to naprawdę kosztuje? Analiza cen i ukrytych opłat
Decydując się na operację haluksa w prywatnej klinice, musisz liczyć się ze znacznymi kosztami, które są jednak rekompensowane znacznie krótszym czasem oczekiwania i często wyższym standardem opieki. Ceny są zróżnicowane i wahają się od około 4 000 zł do nawet ponad 10 000 zł za jedną stopę. Na ostateczną cenę wpływa wiele czynników, takich jak miasto, renoma kliniki, doświadczenie i kwalifikacje operatora, a także zastosowana metoda operacyjna i rodzaj użytych implantów. Zawsze zalecam pacjentom, aby przed podjęciem decyzji dokładnie zweryfikowali, co dokładnie obejmuje podana cena. Upewnij się, że wliczone są w nią:
- koszt implantów (śruby, druty),
- znieczulenie,
- wizyty kontrolne po zabiegu,
- ewentualna pierwsza sesja rehabilitacyjna.
Pomoże to uniknąć nieprzyjemnych "ukrytych opłat" i zapewni pełną przejrzystość kosztów.
Co wpływa na ostateczną cenę zabiegu: metoda, implanty, renoma lekarza
Podsumowując, ostateczna cena zabiegu operacji haluksa jest wypadkową kilku kluczowych czynników:
- Wybrana metoda operacyjna: Niektóre techniki, zwłaszcza te małoinwazyjne, mogą być droższe ze względu na specjalistyczny sprzęt i większą precyzję.
- Rodzaj i koszt użytych implantów: Jakość i materiał śrub czy drutów stabilizujących kości mają wpływ na cenę.
- Renoma kliniki i doświadczenie chirurga: Bardziej doświadczeni specjaliści i renomowane placówki często mają wyższe stawki.
- Zakres opieki pooperacyjnej: Czy w cenę wliczone są wszystkie wizyty kontrolne, zdjęcia RTG oraz początkowa rehabilitacja?
Potencjalne ryzyko i możliwe rozczarowania po operacji
Chociaż operacja haluksa jest zazwyczaj bezpiecznym i skutecznym zabiegiem, jak każda interwencja medyczna, niesie ze sobą pewne ryzyko powikłań. Moim obowiązkiem jest uświadomienie pacjentom tych potencjalnych problemów, aby mogli podjąć w pełni świadomą decyzję, opartą na kompleksowej informacji.
Najczęstsze powikłania pooperacyjne: Od infekcji po problemy ze zrostem kości
Mimo że chirurdzy dokładają wszelkich starań, aby zminimalizować ryzyko, po operacji haluksa mogą wystąpić pewne powikłania. Do najczęstszych należą:
- Infekcja rany pooperacyjnej: Wymaga leczenia antybiotykami, a czasem dodatkowej interwencji.
- Zaburzenia zrostu kostnego: Kości mogą zrastać się wolniej lub nieprawidłowo, co może wymagać dłuższego unieruchomienia lub kolejnego zabiegu.
- Utrzymujący się ból i obrzęk: Czasami ból lub obrzęk utrzymują się dłużej niż oczekiwano.
- Ograniczenie ruchomości palucha (sztywność): Może być wynikiem bliznowacenia lub nieprawidłowej rehabilitacji.
- Uszkodzenie nerwów: Może prowadzić do drętwienia lub zaburzeń czucia w okolicy operowanej.
- Zakrzepica żył głębokich: Rzadkie, ale poważne powikłanie, któremu zapobiega się profilaktyką.
Czy haluks może powrócić? Co robić, by zminimalizować ryzyko nawrotu deformacji
To jedno z najczęściej zadawanych pytań. Niestety, ryzyko nawrotu deformacji istnieje, choć prawidłowo przeprowadzona operacja i odpowiednio dobrana metoda dają trwałe efekty. Ryzyko to jest znacznie wyższe, jeśli pacjent nie będzie stosował się do zaleceń pooperacyjnych. Mam tu na myśli przede wszystkim powrót do noszenia źle dopasowanego obuwia, zwłaszcza na wysokim obcasie i z wąskimi noskami, rezygnację z indywidualnych wkładek ortopedycznych (jeśli są zalecone) oraz zaniedbanie fizjoterapii. Pamiętajmy, że haluksy mają często podłoże biomechaniczne i genetyczne, dlatego dalsza profilaktyka jest kluczowa dla utrzymania efektu operacji i minimalizacji ryzyka nawrotów.
Trwała sztywność palucha: Jakie jest ryzyko i jak rehabilitacja może mu zapobiec?
Jednym z potencjalnych powikłań, które budzi obawy pacjentów, jest trwała sztywność palucha (hallux rigidus). Może ona znacząco ograniczyć ruchomość stawu i powodować dyskomfort. Ryzyko to jest realne, ale w dużej mierze można mu zapobiec. Kluczowa jest tu wczesna i regularna rehabilitacja. Pod okiem fizjoterapeuty będziesz wykonywać ćwiczenia mające na celu przywrócenie pełnej ruchomości i elastyczności stawu, a także zmniejszenie bólu i obrzęku. Niestosowanie się do zaleceń rehabilitacyjnych lub jej zaniechanie może niestety zwiększyć ryzyko trwałej sztywności, dlatego tak ważne jest pełne zaangażowanie w proces powrotu do zdrowia.
Przeczytaj również: Haluksy: Wyleczenie możliwe! Operacja czy metody zachowawcze?
Czy warto operować haluksy? Bilans zysków i strat
Dotarliśmy do sedna problemu: czy operacja haluksa jest warta podjęcia ryzyka, wysiłku i często niemałych kosztów? Po zapoznaniu się z wszystkimi informacjami, nadszedł czas, aby zbilansować korzyści z potencjalnym ryzykiem i kosztami, abyś mógł podjąć najlepszą dla siebie decyzję.
Kiedy korzyści przeważają nad ryzykiem: Życie bez bólu i powrót do ulubionych butów
Dla wielu pacjentów, którzy zmagają się z zaawansowanymi haluksami, operacja jest prawdziwym wybawieniem. Kiedy korzyści przeważają nad ryzykiem, życie zmienia się na lepsze. Oto, co możesz zyskać:
- Ustąpienie bólu: To najczęściej wymieniana korzyść, która znacząco poprawia jakość życia.
- Poprawa komfortu chodzenia: Swobodne poruszanie się bez dyskomfortu i ograniczeń.
- Możliwość noszenia normalnego obuwia: Koniec z poszukiwaniem specjalistycznych, często nieestetycznych butów.
- Zapobieganie dalszym deformacjom stopy: Operacja zatrzymuje postęp choroby i chroni przed powstawaniem innych problemów.
- Poprawa jakości życia: Powrót do aktywności fizycznej, hobby i ogólne zwiększenie komfortu codziennego funkcjonowania.
Dla wielu pacjentów jest to po prostu powrót do aktywnego życia bez bólu i ograniczeń, co jest wartością nie do przecenienia.
Scenariusze, w których warto się wstrzymać: Czy operacja jest zawsze najlepszym rozwiązaniem?
Nie zawsze operacja jest jedynym i najlepszym rozwiązaniem. Istnieją scenariusze, w których warto się wstrzymać z decyzją o zabiegu lub całkowicie z niej zrezygnować:
- Bardzo wczesne stadium deformacji: Jeśli haluks jest niewielki i nie powoduje bólu.
- Brak bólu i dyskomfortu: Jeśli deformacja jest widoczna, ale nie wpływa na jakość życia.
- Możliwość skutecznego leczenia zachowawczego: Kiedy wkładki, rehabilitacja i odpowiednie obuwie przynoszą ulgę i zatrzymują postęp deformacji.
- Istnienie przeciwwskazań medycznych do zabiegu: Poważne choroby współistniejące mogą uniemożliwić bezpieczne przeprowadzenie operacji.
Pamiętaj, że decyzja powinna być dobrze przemyślana i zawsze skonsultowana z lekarzem. Operacja to poważna interwencja, a nie zawsze jest konieczna.
Jak podjąć ostateczną, świadomą decyzję? Lista pytań, które musisz zadać swojemu ortopedzie
Aby podjąć w pełni świadomą decyzję o operacji haluksa, przygotowałem listę kluczowych pytań, które powinieneś zadać swojemu ortopedzie:
- Jaka metoda operacyjna będzie dla mnie najlepsza i dlaczego?
- Jakie są szczegóły przebiegu rekonwalescencji po wybranej metodzie?
- Jakie są potencjalne ryzyka i powikłania związane z tym konkretnym zabiegiem w moim przypadku?
- Jakich rezultatów mogę realistycznie oczekiwać po operacji?
- Ile dokładnie będzie kosztować operacja i co obejmuje ta cena (jeśli decyduję się na leczenie prywatne)?
- Jak długo potrwa zwolnienie lekarskie i kiedy będę mógł wrócić do pracy/aktywności sportowej?
- Czy po operacji będę musiał nosić wkładki ortopedyczne lub specjalne obuwie?
- Jakie są długoterminowe efekty operacji i co mogę zrobić, aby zminimalizować ryzyko nawrotu deformacji?
- Ile operacji haluksów wykonuje Pan/Pani rocznie?