Leki na depresję na receptę stanowią skuteczną pomoc, a ich dobór i stosowanie wymagają konsultacji z lekarzem.
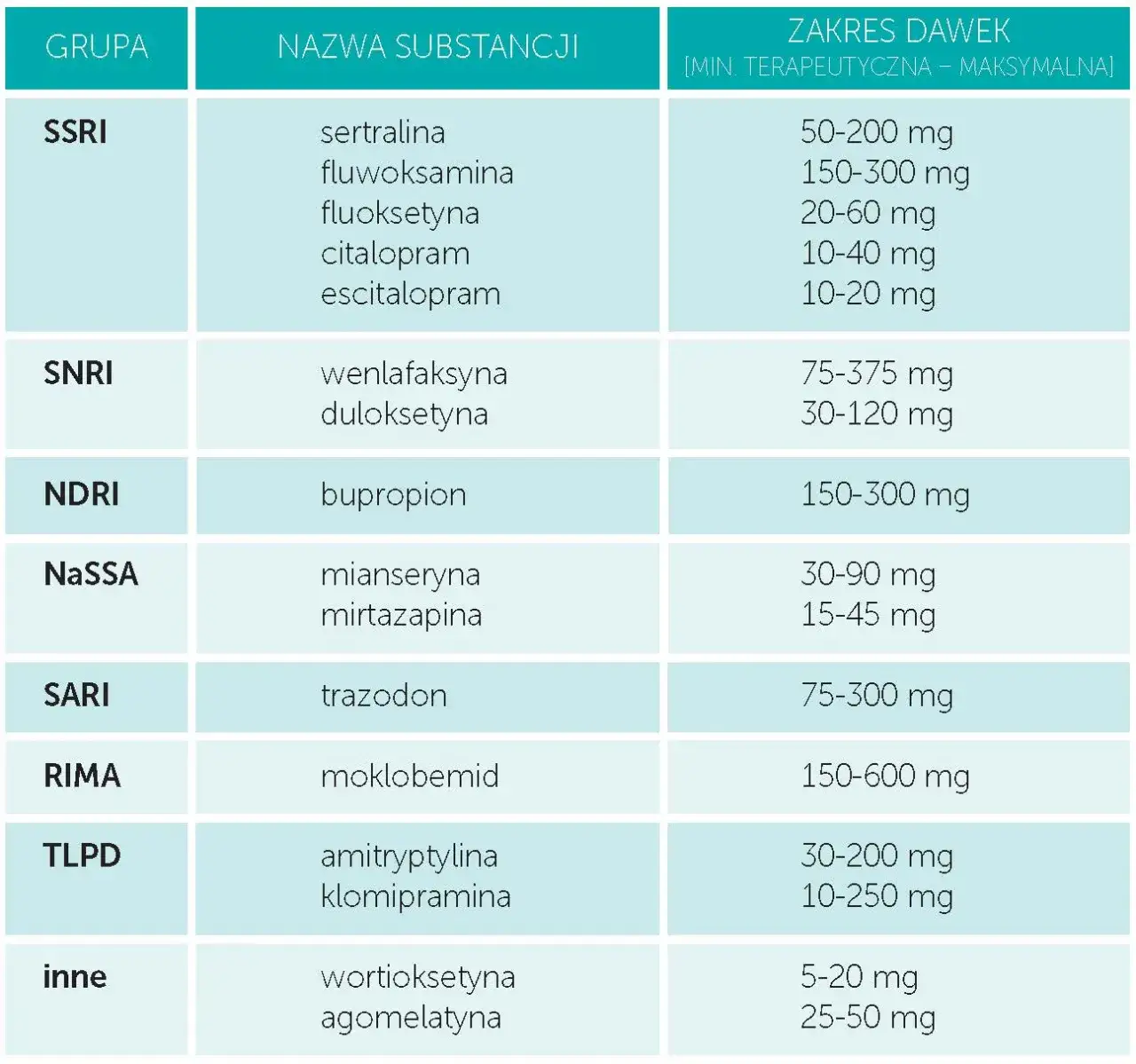
- Leki na depresję dzielimy na kilka głównych grup, takich jak SSRI (np. sertralina, escitalopram) czy SNRI (np. wenlafaksyna, duloksetyna), które działają na różne neuroprzekaźniki w mózgu.
- Pierwsze efekty działania leków pojawiają się zazwyczaj po 2-4 tygodniach regularnego stosowania, a cała terapia trwa minimum 6-12 miesięcy po ustąpieniu objawów.
- Najczęstsze skutki uboczne występują na początku leczenia i często ustępują samoistnie; o wszelkich uciążliwościach należy rozmawiać z lekarzem.
- Preparaty bez recepty, takie jak dziurawiec czy waleriana, mogą pełnić rolę wspomagającą przy łagodnych stanach, ale nie zastąpią profesjonalnego leczenia depresji klinicznej.
- Dziurawiec zwyczajny wchodzi w liczne i niebezpieczne interakcje z innymi lekami, dlatego zawsze należy informować lekarza o wszystkich przyjmowanych preparatach.
- Bezwzględnie zabronione jest łączenie leków przeciwdepresyjnych z alkoholem, ponieważ może to prowadzić do poważnych konsekwencji zdrowotnych i nasilać objawy choroby.
Czym depresja różni się od chwilowego przygnębienia?
Wielu z nas doświadcza smutku, przygnębienia czy gorszego nastroju to naturalna część życia. Jednak depresja kliniczna to coś znacznie więcej niż chwilowe obniżenie samopoczucia. Kiedy mówimy o depresji, mamy na myśli stan, w którym objawy są trwałe, intensywne i znacząco wpływają na codzienne funkcjonowanie. Osoba cierpiąca na depresję często traci zdolność do odczuwania radości, motywacji, a nawet podstawowych czynności, takich jak wstawanie z łóżka czy dbanie o higienę, stają się dla niej niewyobrażalnym wysiłkiem. To choroba, która paraliżuje i wymaga profesjonalnej interwencji.
Sygnały alarmowe, których nie wolno ignorować
Z mojego doświadczenia wiem, że wczesne rozpoznanie objawów jest kluczowe. Istnieją pewne sygnały, które powinny skłonić do poszukiwania pomocy. Zwróć uwagę na:
- Utrzymujący się, głęboki smutek, poczucie beznadziei lub pustki przez większość dni, przez co najmniej dwa tygodnie.
- Utrata zainteresowania lub przyjemności z czynności, które kiedyś sprawiały radość (anhedonia).
- Znacząca zmiana apetytu lub masy ciała (niezamierzone tycie lub chudnięcie).
- Zaburzenia snu bezsenność lub nadmierna senność.
- Zmęczenie, brak energii, poczucie ciągłego wyczerpania.
- Poczucie bezwartościowości lub nadmierne, nieuzasadnione poczucie winy.
- Trudności z koncentracją, podejmowaniem decyzji, zapamiętywaniem.
- Spowolnienie psychoruchowe lub pobudzenie.
- Nawracające myśli o śmierci lub samobójstwie. Pamiętaj, że myśli samobójcze ma od 40% do 80% chorych na depresję to bardzo poważny objaw, który wymaga natychmiastowej pomocy.
Dlaczego rozmowa z lekarzem to pierwszy i najważniejszy krok?
Jeśli rozpoznajesz u siebie lub u bliskiej osoby kilka z tych objawów, nie zwlekaj. Rozmowa z lekarzem pierwszego kontaktu lub bezpośrednio z psychiatrą to absolutnie pierwszy i najważniejszy krok. Depresja to choroba, tak jak cukrzyca czy nadciśnienie, i tak samo jak one wymaga leczenia. Nie jest oznaką słabości, a ignorowanie jej może prowadzić do poważnych konsekwencji. Lekarz jest jedyną osobą, która może postawić diagnozę i zaplanować skuteczną terapię, która często obejmuje farmakoterapię. Pamiętaj, że możesz i powinieneś szukać pomocy.
Leki na depresję na receptę: kompleksowy przewodnik po farmakoterapii
Jak działają antydepresanty? Wyjaśniamy mechanizm w prostych słowach
Leki przeciwdepresyjne, potocznie nazywane antydepresantami, działają przede wszystkim na neuroprzekaźniki w mózgu. To takie chemiczne "posłańce", które przenoszą sygnały między komórkami nerwowymi. W depresji często obserwuje się zaburzenia w poziomie i funkcjonowaniu kluczowych neuroprzekaźników, takich jak serotonina (odpowiedzialna za nastrój, sen, apetyt), noradrenalina (energia, koncentracja) i dopamina (motywacja, przyjemność). Antydepresanty mają za zadanie przywrócić równowagę w tych systemach, zwiększając dostępność neuroprzekaźników w przestrzeniach między neuronami, co z czasem prowadzi do poprawy nastroju i redukcji objawów.SSRI: najczęściej stosowane leki "pierwszego rzutu" (Sertralina, Escitalopram)
SSRI, czyli Selektywne Inhibitory Wychwytu Zwrotnego Serotoniny, to obecnie najczęściej przepisywana grupa leków przeciwdepresyjnych. Ich mechanizm działania polega na blokowaniu wychwytu zwrotnego serotoniny, co oznacza, że serotonina dłużej pozostaje dostępna w szczelinie synaptycznej, wzmacniając jej działanie. Są to leki "pierwszego rzutu" ze względu na ich dobrą tolerancję i wysoką skuteczność w leczeniu depresji, zaburzeń lękowych i obsesyjno-kompulsyjnych. Do popularnych substancji z tej grupy należą sertralina, escitalopram i fluoksetyna.
SNRI: gdy potrzeba dodatkowej aktywizacji do działania (Wenlafaksyna, Duloksetyna)
SNRI, czyli Inhibitory Wychwytu Zwrotnego Serotoniny i Noradrenaliny, działają na dwa kluczowe neuroprzekaźniki: serotoninę i noradrenalinę. Dzięki temu, oprócz poprawy nastroju, często wykazują silniejsze działanie aktywizujące i energetyzujące, co jest szczególnie pomocne w przypadku depresji z dominującym brakiem energii, apatią i problemami z koncentracją. Często stosuje się je przy cięższych epizodach depresyjnych lub gdy leki z grupy SSRI nie przyniosły oczekiwanych rezultatów. Przykłady substancji to wenlafaksyna i duloksetyna.
Leki starszej generacji (TLPD): kiedy wciąż są niezastąpione?
Trójpierścieniowe leki przeciwdepresyjne (TLPD) to starsza generacja antydepresantów. Są bardzo skuteczne, ale niestety obarczone większą liczbą skutków ubocznych, takich jak suchość w ustach, zaparcia, zaburzenia rytmu serca czy senność. Z tego powodu rzadziej stosuje się je jako leki pierwszego wyboru. Jednakże, w niektórych przypadkach, zwłaszcza w leczeniu depresji lekoopornej, gdzie inne metody zawiodły, TLPD (np. amitryptylina, klomipramina) wciąż okazują się niezastąpione. Warto również wspomnieć o inhibitorach monoaminooksydazy (IMAO), które są skuteczne, ale ze względu na liczne interakcje z pokarmami i innymi lekami, są stosowane bardzo rzadko i pod ścisłą kontrolą.
Nowoczesne i atypowe antydepresanty: indywidualne podejście do pacjenta (Mirtazapina, Bupropion)
Oprócz klasycznych SSRI i SNRI, mamy do dyspozycji także leki atypowe i nowej generacji, które charakteryzują się zróżnicowanymi mechanizmami działania, co pozwala na bardziej indywidualne dopasowanie terapii do potrzeb pacjenta. Na przykład, mirtazapina i mianseryna często są wybierane, gdy pacjent cierpi na bezsenność, ponieważ mają działanie poprawiające sen. Bupropion działa głównie na dopaminę i noradrenalinę, co sprawia, że jest dobrym wyborem dla osób z brakiem energii i problemami z motywacją, a także dla tych, którzy chcą rzucić palenie. Inne przykłady to tianeptyna czy agomelatyna, które również oferują unikalne profile działania. Ta różnorodność pozwala psychiatrze na precyzyjne dopasowanie leku do dominujących objawów i profilu pacjenta.
Leczenie depresji krok po kroku: czego spodziewać się w gabinecie?
Jak psychiatra dobiera idealny lek dla Ciebie?
Dobór odpowiedniego leku to złożony proces, który zawsze odbywa się indywidualnie. Psychiatra bierze pod uwagę wiele czynników: dominujące objawy (czy przeważa lęk, bezsenność, czy może brak energii), choroby współistniejące (fizyczne i psychiczne), inne przyjmowane leki (aby uniknąć niebezpiecznych interakcji), a także historię leczenia depresji w rodzinie. Czasami konieczne jest wypróbowanie kilku różnych preparatów, zanim znajdzie się ten "idealny". Kluczowa jest tutaj otwarta komunikacja z lekarzem im więcej informacji mu dostarczysz, tym lepiej będzie mógł dopasować terapię.
"Dlaczego lek jeszcze nie działa?" Cierpliwość w pierwszych tygodniach terapii
To jedno z najczęstszych pytań, które słyszę od pacjentów. Muszę podkreślić, że leki przeciwdepresyjne nie działają natychmiast. W przeciwieństwie do tabletek przeciwbólowych, które przynoszą ulgę po kilkudziesięciu minutach, antydepresanty potrzebują czasu, aby "przebudować" neurochemię mózgu. Pierwsze efekty, takie jak poprawa snu czy redukcja lęku, mogą pojawić się po 1-2 tygodniach, ale pełna poprawa nastroju i energii zazwyczaj następuje dopiero po 2-4 tygodniach, a czasem nawet dłużej. Dlatego tak ważne jest regularne przyjmowanie leku i cierpliwość. Nie zniechęcaj się, jeśli nie widzisz natychmiastowej zmiany.
Jak długo trwa leczenie i dlaczego nie można go przerywać zbyt wcześnie?
Leczenie farmakologiczne depresji jest procesem długotrwałym. Po ustąpieniu objawów pierwszego epizodu depresji, leki należy przyjmować co najmniej przez kolejne 6-12 miesięcy. W przypadku nawracających epizodów depresji, terapia może trwać nawet kilka lat, a u niektórych pacjentów jest konieczna dożywotnio. Przedwczesne przerwanie leczenia to jedna z najczęstszych przyczyn nawrotów choroby. Ponadto, nagłe odstawienie leków może wywołać nieprzyjemne objawy odstawienne, takie jak zawroty głowy, nudności, lęk czy zaburzenia snu. Zawsze decyzję o zakończeniu terapii podejmuje lekarz, stopniowo redukując dawkę.
Wizyty kontrolne: klucz do skutecznej i bezpiecznej terapii
Regularne wizyty kontrolne u psychiatry są nieodłącznym elementem skutecznej i bezpiecznej terapii. Podczas tych spotkań lekarz monitoruje Twoje samopoczucie, ocenia skuteczność leku, sprawdza, czy nie występują uciążliwe skutki uboczne i w razie potrzeby dostosowuje dawkę lub zmienia preparat. To także doskonała okazja, abyś mógł otwarcie porozmawiać o swoich obawach, wątpliwościach i wszelkich zmianach, które zauważasz. Pamiętaj, że leczenie depresji to dynamiczny proces, który wymaga stałej współpracy z lekarzem.

Skutki uboczne leków na depresję: co musisz wiedzieć, by czuć się bezpiecznie?
Najczęstsze objawy na początku leczenia i jak sobie z nimi radzić
Wielu pacjentów obawia się skutków ubocznych, i słusznie, bo mogą one być uciążliwe. Ważne jest jednak, aby wiedzieć, że najczęściej występują one na początku terapii i z czasem ustępują, gdy organizm przyzwyczaja się do leku. Do typowych objawów początkowych należą:
- Nudności lub dyskomfort żołądkowy: Często pomaga przyjmowanie leku z jedzeniem lub wieczorem.
- Bóle głowy: Zazwyczaj łagodne, można je łagodzić dostępnymi bez recepty lekami przeciwbólowymi.
- Problemy ze snem: Zarówno bezsenność, jak i nadmierna senność mogą wystąpić. Lekarz może doradzić zmianę pory przyjmowania leku lub krótkotrwałe wsparcie innym preparatem.
- Lęk lub pobudzenie: Paradoksalnie, na początku leczenia lęk może się nasilić. W takich sytuacjach lekarz może przepisać krótkotrwałe leki uspokajające.
Zawsze informuj lekarza o wszelkich objawach wspólnie znajdziecie sposób, aby sobie z nimi poradzić.
Wpływ na masę ciała, sen i libido: jak rozmawiać o tym z lekarzem?
Istnieją również skutki uboczne, które mogą być bardziej uciążliwe i utrzymywać się dłużej. Należą do nich zmiany apetytu (wzrost lub spadek), co może prowadzić do zmiany masy ciała, zaburzenia snu (nadmierna senność lub bezsenność) oraz zaburzenia seksualne (obniżenie libido, trudności z osiągnięciem orgazmu). Rozumiem, że rozmowa o tych kwestiach może być krępująca, ale jest absolutnie kluczowa. Nie wstydź się o tym mówić! Są to realne problemy, które wpływają na jakość życia. Lekarz ma wiedzę i doświadczenie, aby zaproponować rozwiązania może to być zmiana leku na inny, który ma odmienny profil skutków ubocznych, dostosowanie dawki, czy też wdrożenie dodatkowych strategii. Pamiętaj, że Twoje samopoczucie jest najważniejsze.
Kiedy skutki uboczne wymagają zmiany leku?
Jeśli skutki uboczne są bardzo uciążliwe, nie ustępują po kilku tygodniach, znacząco pogarszają jakość życia lub, co najważniejsze, zagrażają Twojemu zdrowiu, lekarz z pewnością podejmie decyzję o zmianie leku. Czasem wymaga to stopniowego odstawiania jednego preparatu i wprowadzania drugiego. Nie próbuj zmieniać leczenia na własną rękę to może być niebezpieczne i prowadzić do nasilenia objawów depresji lub wystąpienia objawów odstawiennych.

Tabletki na depresję bez recepty: nadzieja czy pułapka?
Ziołowe preparaty uspokajające: co naprawdę zawierają? (Dziurawiec, waleriana, szafran)
Na rynku dostępne są liczne preparaty bez recepty, reklamowane jako wspomagające nastrój lub łagodzące stres. Zazwyczaj zawierają one ekstrakty ziołowe lub suplementy diety. Do najpopularniejszych składników należą:
- Dziurawiec zwyczajny: Wykazuje pewne działanie przeciwdepresyjne, szczególnie w łagodnych stanach.
- Waleriana (kozłek lekarski), melisa, chmiel: Mają głównie działanie uspokajające i nasenne.
- Szafran, różeniec górski, L-tryptofan, inozytol: Składniki suplementów diety, które mogą wspierać funkcjonowanie układu nerwowego i produkcję neuroprzekaźników.
Warto podkreślić, że te preparaty mogą być pomocne przy łagodnych, przejściowych stanach napięcia, stresu czy obniżonego nastroju. Mogą działać wspomagająco, ale ich skuteczność jest ograniczona i nie leczą one klinicznej depresji. Nie należy traktować ich jako alternatywy dla profesjonalnej farmakoterapii.
Ograniczenia i ryzyko: dlaczego nie zastąpią one profesjonalnego leczenia?
Kluczowe jest zrozumienie, że tabletki na depresję bez recepty, choć mogą wydawać się łatwym rozwiązaniem, nie są w stanie zastąpić leczenia zdiagnozowanej depresji. Ich działanie jest zazwyczaj znacznie słabsze niż leków na receptę, a co więcej, mogą one maskować objawy choroby, opóźniając tym samym podjęcie właściwej, specjalistycznej terapii. Depresja to poważna choroba, która wymaga kompleksowego podejścia, często łączącego farmakoterapię z psychoterapią. Opieranie się wyłącznie na preparatach bez recepty w przypadku poważnych objawów jest ryzykowne i może prowadzić do pogorszenia stanu zdrowia.
Niebezpieczne interakcje: dlaczego dziurawiec może zaszkodzić?
Szczególną uwagę należy zwrócić na dziurawiec zwyczajny. Choć naturalny, jest to zioło o silnym działaniu farmakologicznym i niestety wchodzi w liczne, często bardzo niebezpieczne interakcje z innymi lekami. Jeśli przyjmujesz dziurawiec, musisz bezwzględnie poinformować o tym lekarza, zwłaszcza jeśli stosujesz:- Antykoncepcję hormonalną: Dziurawiec może osłabiać jej działanie, prowadząc do nieplanowanej ciąży.
- Leki przeciwzakrzepowe: Może zmieniać ich skuteczność, zwiększając ryzyko krwawień lub zakrzepów.
- Inne antydepresanty na receptę: Łączenie dziurawca z niektórymi lekami przeciwdepresyjnymi (zwłaszcza SSRI) może prowadzić do groźnego dla życia zespołu serotoninowego.
- Leki immunosupresyjne, leki na HIV, niektóre leki na serce: Dziurawiec może wpływać na ich metabolizm, zmieniając ich stężenie we krwi i skuteczność.
Zawsze, ale to zawsze, informuj swojego lekarza i farmaceutę o wszystkich przyjmowanych preparatach, zarówno tych na receptę, jak i bez niej to kwestia Twojego bezpieczeństwa.
Mity i fakty o farmakologicznym leczeniu depresji
Mit 1: "Leki na depresję uzależniają"
To jeden z najczęściej powtarzanych mitów, który często powstrzymuje ludzi przed podjęciem leczenia. Chcę to jasno podkreślić: leki przeciwdepresyjne nie wywołują fizycznego uzależnienia w sensie narkotycznym. Nie powodują "głodu" ani potrzeby zwiększania dawki w celu osiągnięcia tego samego efektu. To, co ludzie mylą z uzależnieniem, to objawy odstawienne, które mogą wystąpić przy nagłym przerwaniu leczenia. Są to objawy fizyczne (np. zawroty głowy, nudności) i psychiczne (np. lęk, drażliwość), które wynikają z adaptacji mózgu do obecności leku i jego nagłego braku. Dlatego tak ważne jest stopniowe odstawianie leków pod kontrolą lekarza, aby zminimalizować te nieprzyjemne dolegliwości.
Mit 2: "Antydepresanty zmienią moją osobowość"
Kolejny powszechny lęk. Pacjenci obawiają się, że leki "zmienią ich w inną osobę" lub "stłumią ich emocje". To nieprawda. Leki przeciwdepresyjne nie zmieniają Twojej osobowości. Ich zadaniem jest przywrócenie równowagi neurochemicznej w mózgu, która została zaburzona przez chorobę. Dzięki temu, zamiast zmieniać Cię, pomagają Ci odzyskać "siebie" sprzed choroby osobę zdolną do odczuwania pełnej gamy emocji, motywacji i radości. Umożliwiają powrót do normalnego funkcjonowania, a nie tworzą nową tożsamość.
Mit 3: "Wystarczy brać leki, psychoterapia nie jest potrzebna"
Choć leki przeciwdepresyjne są niezwykle skuteczne w łagodzeniu objawów depresji, to jednak najlepsze i najtrwalsze efekty przynosi leczenie skojarzone, czyli połączenie farmakoterapii z psychoterapią. Leki pomagają ustabilizować nastrój, zredukować lęk i przywrócić energię, co często jest niezbędne, aby w ogóle móc skorzystać z psychoterapii. Psychoterapia natomiast uczy radzenia sobie z problemami, identyfikowania negatywnych wzorców myślenia, rozwijania zdrowych strategii radzenia sobie ze stresem i rozwiązywania konfliktów. Działa na głębszym poziomie, pomagając zapobiegać nawrotom choroby i budować trwałą odporność psychiczną. Traktuj te dwie metody jako uzupełniające się, a nie wykluczające.
Życie z farmakoterapią: o czym bezwzględnie pamiętać?
Leki na depresję a alkohol: dlaczego to połączenie jest groźne?
To jest kwestia, którą muszę podkreślić z całą stanowczością: bezwzględnie zabronione jest łączenie leków przeciwdepresyjnych z alkoholem. Alkohol jest depresantem, co oznacza, że sam w sobie nasila objawy depresji, niwelując działanie leków. Co więcej, alkohol wchodzi w niebezpieczne interakcje z większością antydepresantów. Może wzmacniać ich działanie sedatywne, prowadząc do nadmiernej senności, zaburzeń koordynacji, a nawet utraty przytomności. Zwiększa również ryzyko wystąpienia i nasilenia innych działań niepożądanych. Łączenie tych substancji jest nie tylko nieskuteczne w leczeniu, ale przede wszystkim groźne dla Twojego zdrowia i życia. Jeśli masz problem z rezygnacją z alkoholu, koniecznie porozmawiaj o tym z lekarzem.
Jak bezpiecznie odstawić leki? Nigdy nie rób tego na własną rękę
Po zakończeniu leczenia, kiedy objawy depresji ustąpią i lekarz uzna, że nadszedł odpowiedni moment, leki muszą być odstawiane wyłącznie pod jego kontrolą. Proces ten polega na stopniowym, powolnym redukowaniu dawki przez wiele tygodni, a nawet miesięcy. Nigdy, przenigdy nie rób tego na własną rękę, nagle przerywając przyjmowanie leków. Jak już wspomniałem, może to prowadzić do bardzo nieprzyjemnych objawów odstawiennych, a co gorsza, znacznie zwiększa ryzyko nawrotu choroby. Pełne wyleczenie to nie tylko ustąpienie objawów, ale także bezpieczne zakończenie farmakoterapii.
Przeczytaj również: Hemoroidy zewnętrzne: Jakie leki bez recepty naprawdę działają?
Rola diety i stylu życia we wspomaganiu leczenia
Choć zdrowa dieta, regularna aktywność fizyczna i odpowiednia higiena snu nie zastąpią farmakoterapii ani psychoterapii, to jednak odgrywają bardzo ważną rolę wspomagającą w procesie leczenia depresji. Zbilansowana dieta, bogata w warzywa, owoce, pełnoziarniste produkty i zdrowe tłuszcze, dostarcza organizmowi niezbędnych składników odżywczych. Regularny ruch poprawia nastrój, redukuje stres i poprawia jakość snu. Dbanie o higienę snu, czyli regularne pory zasypiania i budzenia się, unikanie ekranów przed snem, również ma ogromny wpływ na stabilizację nastroju. Pamiętaj, że kompleksowe podejście do zdrowia psychicznego obejmuje zarówno leczenie specjalistyczne, jak i dbanie o podstawowe potrzeby fizyczne.